CLe cardiopatie congenite dell’adulto sono una “growing epidemic”, ma i cardiopatici congeniti adulti sono ancora figli di un dio minore
Costruire la rete Hub & Spoke e garantire l’approccio multidisciplinare
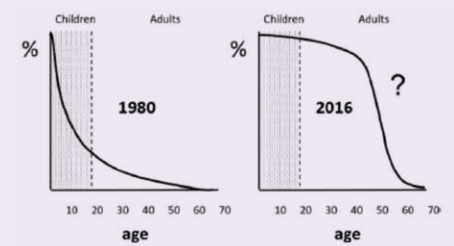
I difetti cardiaci sono la malformazione congenita più frequente, interessano l’1% dei nuovi nati e rappresentano un’epidemia crescente. L’aspettativa di vita di questi malati risulta nettamente migliorata rispetto a qualche decennio fa (Figura 1) con il risultato che i pazienti adulti affetti da cardiopatia congenita dal 2010 sono divenuti il doppio della popolazione pediatrica1. Invecchiando e in presenza di fattori di rischio cardiovascolare, il cardiopatico congenito può sviluppare patologie cardiache acquisite, con quadri clinici più complessi a loro volta causa di morbilità e di mortalità anche in soggetti il cui difetto anatomico è stato trattato con successo e con i quali Cardiologi e cardiochirurghi pediatri sono poco confidenti, evidenziando la necessità di figure specialistiche “a ponte” i cui contorni formativi rimangono ancora poco definiti. In Italia ci sono all’incirca 75-100.000 soggetti con cardiopatie congenite con un incremento annuo del 5%2, ma non abbiamo una stima precisa poiché manca un registro nazionale.
Il destino dei malati GUCH
Jane Sommerville, per prima, intuì oltre 20 anni fa3 che questi pazienti dovevano essere gestiti e trattati da Cardiologi (e Cardiochirurghi) dedicati ed esperti nelle cardiopatie congenite e che la loro gestione doveva essere necessariamente multidisciplinare ed accentrata nelle cosiddette GUCH (Grown-Up Congenital Hearts) Unit, secondo quelle che lei definì le 4 raccomandazioni ROCK elencate nella Tabella 1. Nonostante i quasi 5 lustri trascorsi, ancora oggi si assiste ad una vera e propria diaspora di quei bambini che, diventando adulti, vengono persi al follow-up: meno del 50% dei pazienti afferisce in centri dedicati dopo i 18 anni e il 27% dei cardiopatici congeniti non si sottopone ad alcun controllo cardiologico dopo la maggiore età4. Le recenti linee guida europee ribadiscono che questi pazienti vanno seguiti in centri specializzati per tutta la loro vita perché “non esistono (o quasi) soggetti guariti”. Lo stesso acronimo è stato modificato: non si parla più di grown-up (“cresciuti”) ma di ACHD ovvero adulti con cardiopatie congenite per distinguerli dagli adulti con cardiopatie acquisite.
Qualità ed aspettativa di vita degli ACHD
Oggi gli ACHD possono condurre una vita del tutto normale: sono donne e uomini che studiano, lavorano e, in determinate condizioni, praticano sport anche a livello agonistico (Figura 2). Vi sono donne con cuore univentricolare palliate con intervento di Fontan che hanno portato a termine la gravidanza. Il miglioramento della qualità di vita è andato di pari passo con il potenziamento dell’assistenza sanitaria, ormai integrata in gruppi multidisciplinari per rispondere alle molteplici esigenze che questi individui giustamente reclamano.

Il passaggio dall’età pediatrica a quella adulta
Il follow-up del cardiopatico congenito nella fase dell’adolescenza non è solo il banale trasferimento dall’ambulatorio pediatrico a quello GUCH ma significa “preparare” il paziente a prendersi cura di sé: da una gestione famiglia-centrica ad una paziente-centrica in cui il singolo deve prendere coscienza della propria malattia, conoscere i propri limiti, accettare la terapia ed eventuali ulteriori interventi più o meno invasivi, il cui timing risulta cruciale per ridurre la morbilità/mortalità. In quest’ottica, istituire ambulatori “transizionali”, istruire i medici del territorio e definire percorsi dedicati per riferire questi pazienti ai centri ACHD appare di fondamentale importanza. A ciò si aggiunga che molti di questi pazienti avranno sequele cliniche significative a medio-lungo termine, come le problematiche aritmiche, l’ipertensione polmonare, e lo scompenso cardiaco, che si possono tradurre in necessità di re-intervento (chirurgico o interventistico). In tutti questi casi la conoscenza dei vari tipi di correzione chirurgica e dell’anatomo-fisiopatologia del cuore “corretto” è decisiva per un esito favorevole.
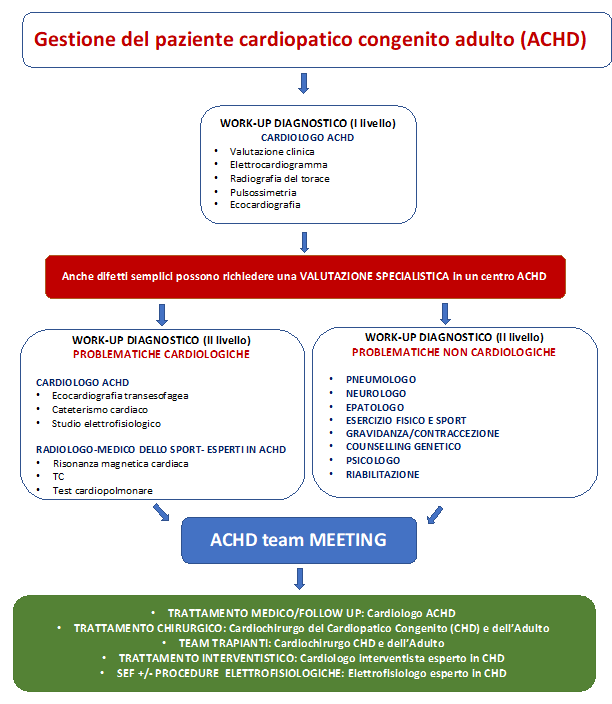
Il PDTA della Regione Veneto Per rispondere ai bisogni crescenti di questa popolazione in continua espansione e per garantire l’uniformità nell’accesso e nell’erogazione delle prestazioni e delle cure ai pazienti ACHD, la Regione Veneto ha formalizzato uno specifico PDTA5 (Figura 3). Sono stati individuati due Centri Hub, l’Azienda Ospedale-Università di Padova e l’Azienda Ospedaliera Universitaria integrata di Verona, identificando le figure dedicate alla cura di questi pazienti ovvero professionisti con esperienza e specializzazione nel campo del Cardiologia e della Cardiochirurgia dell’Adulto, Pediatrica e del Cardiopatico Congenito, affiancati, in considerazione della multidisciplinarietà delle competenze richieste, da altri specialisti.
Il Team Multidisciplinare
La discussione collegiale multidisciplinare non solo in merito a problematiche “congenite” ma anche in caso di sovrapposte cardiopatie acquisite o per la gestione della chirurgia non cardiaca o della gravidanza è centrale nel percorso diagnostico-terapeutico. Ogni centro Hub costituisce un proprio gruppo multidisciplinare che comprende Cardiologi dell’Adulto, Cardiologi ACHD e Cardiologi Pediatri, Elettrofisiologi del Cardiopatico Congenito, Emodinamisti dell’Adulto e Pediatrici, Cardiochirurghi dell’Adulto e Pediatrici, Cardioanestesisti, Radiologi, Medici Nucleari, Ginecologi, Medici dello Sport e del Lavoro, Fisiatri, Genetisti, Neurologi, Nefrologi, Psicologi Clinici, Patologi cardiovascolari esperti in cardiopatie congenite, nonché altri specialisti coinvolti quando indicato. Il Team Multidisciplinare si riunisce settimanalmente per la discussione dei casi complessi e/o che richiedano un trattamento interventistico e/o chirurgico o in previsione di una gravidanza.
Organizzazione delle cure: la rete Hub & Spoke
Considerata una prevalenza di circa 3 cardiopatici congeniti ogni mille adulti6, si suppone che in Veneto vi siano circa 12.000 ACHD, di cui solo una minima parte viene seguita nei centri specialistici. Per garantire a tutti l’accesso ad un percorso di cure adeguato, è stato necessario informare non solo i Cardiologi dei Centri Spoke ma anche i Cardiologi territoriali, i Medici di Medicina Generale ed i Pediatri di base sull’esistenza e la formalizzazione dei due Centri ACHD, ciascuno con una definita area di afferenza. In base al PDTA, i difetti congeniti di grado moderato o severo dovrebbero essere seguiti nei due centri Hub, prevedendo il controllo condiviso Hub & Spoke per le forme moderate. Tuttavia è auspicabile che tutti i pazienti ACHD (anche con difetti semplici) vengano valutati almeno una volta presso il Centro Hub, che stabilisce il successivo follow-up sulla base delle caratteristiche individuali. L’utilizzo di piattaforme web di collaborazione clinica dovrebbe facilitare l’interazione tra i centri, permettendo la presentazione da remoto di casi clinici al team multidisciplinare, che può fornire un supporto di consulenza in tempo reale.
La creazione di un registro
L’ottimizzazione e la valorizzazione della sinergia Hub&Spoke contribuirà a porre le basi per la creazione di un Registro Veneto dei pazienti ACHD, consentendo di raccogliere dati precisi sulla distribuzione delle cardiopatie, sugli outcome a lungo termine, sulle comorbilità aggiuntive dell’avanzare dell’età. L’ANMCO regionale Veneto dal canto suo ha iniziato, dal 2019, ad organizzare incontri formativi ECM sulle cardiopatie congenite, con l’obiettivo primario di promuovere il confronto e la formazione delle realtà territoriali e dei centri Spoke su aspetti pratici della gestione dei pazienti ACHD quali la diagnosi e l’approccio alle cardiopatie congenite semplici, la gestione in urgenza e l’idoneità sportiva e vuole incentivare ulteriori progetti formativi e di collaborazione nel contesto delle cardiopatie congenite dell’adulto con altre società scientifiche interessate come la SICPED.
Bibliografia
- Marelli AJ, Ionescu-Ittu R, Mackie AS, Guo L, Dendukuri N, Kaouache M. Lifetime preva-lence of congenital heart disease in the general population from 2000 to 2010. Circulation. 2014;130(9):749-56.
- Chessa M. Le cardiopatie congenite nell’adulto fra linee guida e pratica clinica G Ital Cardiol 2011;12(7-8):474-483.
- J. Sommerville Management of adults with congenital heart disease: An Increasing Problem Annu. Rev. Med. 1997. 48:283–93.
- Reid GJ, Irvine MJ, McCrindle BW, Sananes R, Ritvo PG, Siu SC, Webb GD. Prevalence and correlates of successful transfer from pediatric to adult health care among a cohort of young adults with complex congenital heart defects. Pediatrics. 2004 Mar;113(3 Pt 1):e197-205.
- Bollettino Ufficiale della Regione Veneto n. 32S del 30/03/2018. Decreto del Direttore Generale dell’Area Sanità e Sociale n.26 del 15 febbraio 2018 “Approvazione del Percorso Diagnostico Terapeutico Assistenziale (PDTA) per la diagnosi e cura del paziente cardiopatico congenito adulto“.
- Van der Bom T, Bouma BJ, Meijboom FJ, Zwinderman AH, Mulder BJ. The prevalence of adult congenital heart disease, results from a systematic review and evidence-based calculation. Am Heart J. 2012;164(4):568-75.