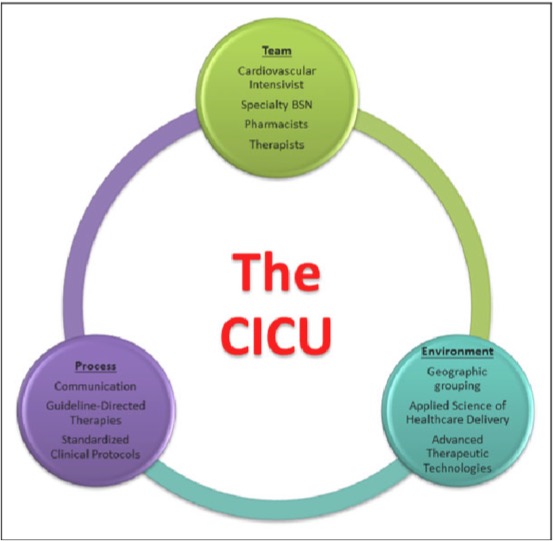
Obiettivi dell’evoluzione: ridurre la variabilità gestionale tra le differenti specialità coinvolte nella gestione del paziente acuto cardiovascolare; concordare con i decisori pubblici una centralità del ruolo dell’intensivista Cardiologo “dedicato”
Dalle Unità coronariche “dedicate” allo “staff dedicato” di Cardiologi intensivisti
Ogni anno giovani medici tra i più motivati e preparati del corso di laurea, iniziano il training nelle scuole di Cardiologia e, nonostante l’appeal esercitato dai settori interventisti, rimangono affascinati dall’Acute Cardiac Care e decidono di approfondirne le competenze. L’ingresso nel tessuto lavorativo di questi giovani specialisti ne disattende purtroppo spesso le aspettative. Negli anni ‘60 nascevano unità “dedicate” di terapia intensiva coronarica (UTIC) per il trattamento dell’infarto miocardico acuto (IMA). Tale istituzione riduceva la mortalità intra-ospedaliera fino a dimezzarla. Negli anni 2005-2010, l’evoluzione della terapia dell’IMA, la creazione della rete per la rivascolarizzazione miocardica hanno generato profonde trasformazioni all’interno delle UTIC che da ambienti “dedicati” sono diventate setting di cura di pazienti con patologie critiche multiple in cui quelle cardiovascolari siano percepite come prevalenti. Dagli anni 2000 le società scientifiche cardiologiche hanno fornito raccomandazioni circa la struttura e la funzione delle UTIC trasformandole in “Unità di Terapia Intensiva Cardiovascolare” e, nonostante l’eterogeneità organizzativa dei sistemi sanitari, si sforzavano di standardizzare la gestione della patologia cardiovascolare acuta attraverso un grading di 3 livelli di complessità assistenziale. Il livello 1 si riferisce a strutture con monitoraggio del ritmo cardiaco e monitoraggio emodinamico non invasivo, il livello 2 aggiunge il monitoraggio invasivo e il livello 3 prevede supporti cardiovascolari avanzati, ventilazione invasiva/ECMO. Nel 2008 lo studio BLITZ-3 ha fotografato un contesto italiano nel quale la metà delle UTIC erano di tipo 1, collocate in ospedali senza emodinamica, con l’onere di affrontare un carico assistenziale rilevante con scarse risorse. Il trasferimento inter-ospedaliero, era inadeguato (solo il 23% degli STEMI era stato trasferito) ed il 50% dei pazienti con IMA non veniva riperfuso – una delle percentuali più basse in Europa. Dato evidentemente sorprendente vista la grande tradizione delle UTIC italiane nell’applicazione della terapia trombolitica negli STEMI [1].
Ancora dagli anni 2000, si è assistito ad una crescente domanda di assistenza cardiovascolare acuta. L’UTIC del 3° millennio è diventata un’entità complessa: sede di utilizzo di tecnologie di supporto vitale sempre più avanzato richiedenti competenze altamente specializzate ma anche sede di cura di pazienti sempre più anziani, con comorbidità che richiedono una gestione intensiva più generalista.
In contrasto a tale tendenza all’evoluzione generalista, solide evidenze mostrano come la gestione in UTIC da parte di personale “intensivista dedicato” migliori la prognosi dei pazienti, la durata della degenza ed il costo totale delle cure; inoltre, i pazienti con problematiche cardiovascolari trattati da intensivisti cardiologi oltre a ricevere più spesso trattamenti dettati dalle linee-guida mostravano una mortalità più bassa rispetto a quelli trattati da intensivisti generalisti. Tale modello riduce la mortalità in UTIC del 39% e intra-ospedaliera del 29% [2].
La posizione dell’American Heart Association appare quindi a supporto di una UTIC “chiusa” a gestione da parte di cardiologi intensivisti “dedicati” che d’altro canto, devono “evolvere” acquisendo competenze in medicina di area critica al fine di ottimizzare il trattamento di quelle co-morbidità (renali e respiratorie) che condizionano non solo la prognosi del paziente ma anche la durata della degenza in UTIC [3].
Se tale organizzazione è proponibile ed auspicabile per le UTIC di livello avanzato, un modello semi-aperto più flessibile viene invece proposto per i centri di I e II livello in cui la figura del cardiologo e dell’intensivista generalista co-gestiscono i pazienti acuti cardiovascolari. Va sottolineato però che, a fronte di tali raccomandazioni, al 2017 in USA solo nel 3% delle UTIC veniva praticata la co-gestione [4].
Se volessimo pertanto sintetizzare degli obiettivi atti a condizionare favorevolmente la prognosi del paziente acuto ma anche a promuovere la soddisfazione e l’evoluzione culturale degli attori di tale processo assistenziale potremmo proporre:
- per le UTIC di I livello, una strutturazione definita ed omogenea della rete inter-ospedaliera e dei rapporti con il servizio di emergenza-urgenza;
- per le UTIC di II e III livello, creare competenze specifiche ed implementare l’utilizzo di personale dedicato e protocolli assistenziali definiti e evidence–based;
- per le UTIC di III livello, perseguire un’ulteriore evoluzione medico-chirurgica cardiovascolare (stadio IV dell’evoluzione dell’UTIC secondo il modello di Fuster) che ponga il paziente al centro di una gestione congiunta, esito di un confronto continuo tra cardiologi, intensivisti, interventisti strutturali, elettrofisiologi e chirurghi cardiovascolari; ciò a beneficio della cura del paziente ma anche dell’elevazione culturale continua di tutti i profili professionali coinvolti [5].
- infine, intervenire sul disallineamento tra le logiche riorganizzative e il sistema di controllo aziendale/regionale/da parte delle società scientifiche, promuovendo valutazioni di efficacia dei percorsi messi in atto. Misurare la qualità delle cure è difficile non essendo meramente estrapolabile dall’outcome clinico del paziente, tuttavia l’esistenza di trattamenti e strategie assistenziali di sicura efficacia permette di definire alcuni indicatori di qualità specifici di percorso e di esito (es. la mortalità per IMA a 30 giorni aggiustata per il livello di rischio del paziente) [6]. Un loro utilizzo potrebbe confermare o smentire l’efficacia dei modelli organizzativi assistenziali messi in essere dal decisore pubblico. Questi infatti, oltre a razionalizzare l’utilizzo delle risorse, devono perseguire un miglioramento dell’outcome assistenziale nel paziente cardiologico acuto.
Riferimenti bibliografici
- M Tubaro Le unità di terapia intensiva cardiologica e l’evoluzione naturale; G Ital Cardiol 2011; 12(1):45-46.
- S J Na Association between presence of a cardiac intensivist and mortality in an adult cardiac care unit. JACC 2016; 68(24):2637-2648.
- Morrow DA Evolution of critical care cardiology: transformation of the cardiovascular intensive care unit and the emerging need for new medical staffing and training models: a scientific statement from the American Heart Association. Circulation 2012; 126:1408–1428.
- DM Dudzinski The Evolving Medical Complexity of the Modern Cardiac Intensive Care Unit. JACC 2017; 69(16):2008-2010.
- V Fuster The (R)Evolution of the CICU. JACC 2018; 72(18):2269-2270.