L’interesse per l’ipertensione polmonare è in costante aumento nella comunità cardiologica italiana, ma nonostante stiano aumentando le competenze specifiche si è ancora alla ricerca di un modello organizzativo più efficiente, sulla scia di quello britannico
L’esperienza di un Cardiologo italiano in un centro di riferimento nazionale per la diagnosi ed il trattamento dell’ipertensione polmonare in Gran Bretagna (l’Ospedale Hammersmith di Londra), proveniente da un centro di riferimento italiano (Ospedale Cattinara di Trieste)
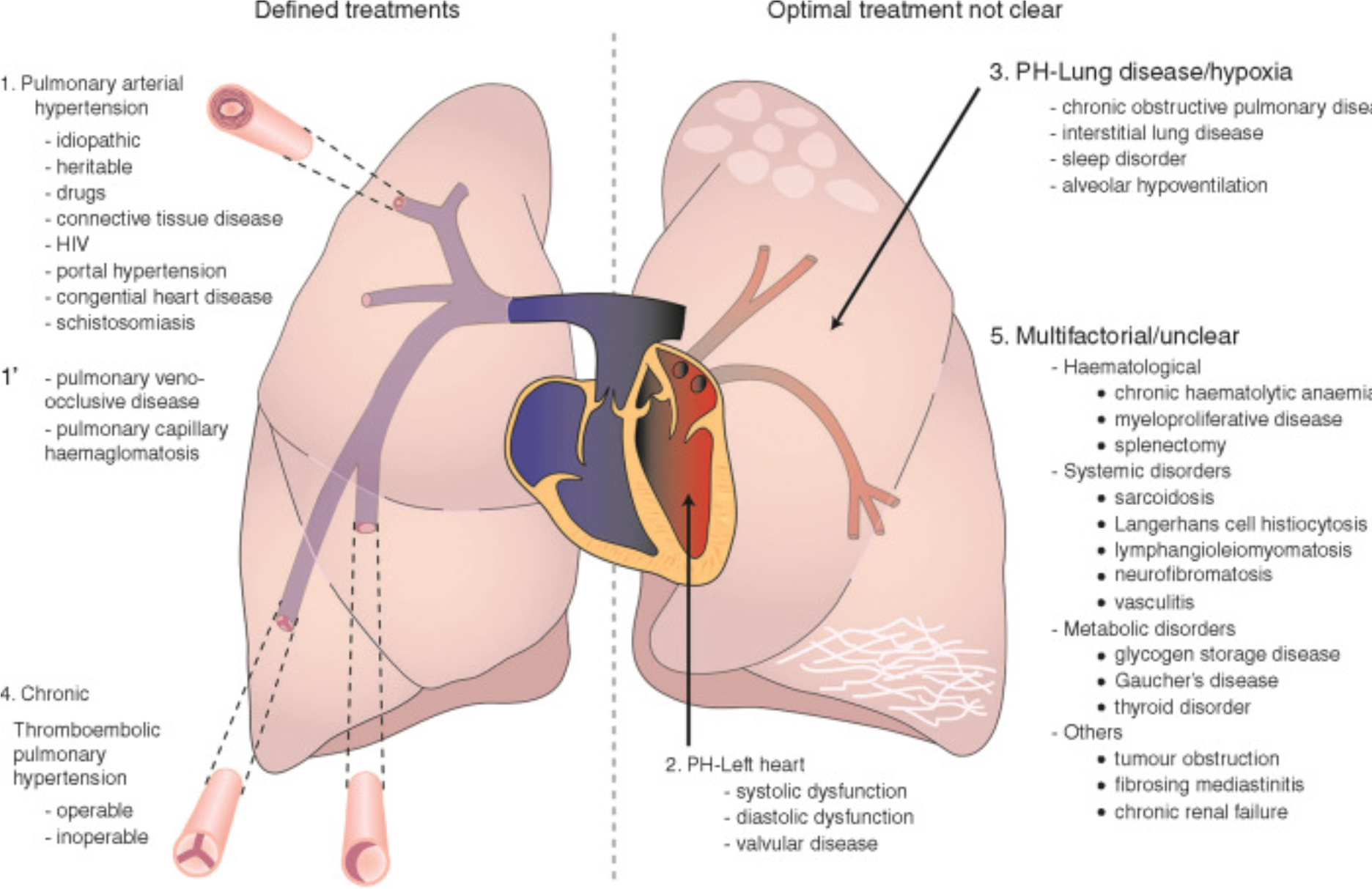
Da patologia di scarso interesse per i Cardiologi e spesso ad esclusivo appannaggio degli pneumologi, l’ipertensione polmonare negli ultimi 20 anni è diventato argomento di crescente interesse anche per la comunità cardiologica ospedaliera italiana. La complessità diagnostica e gestionale nonché la disponibilità di terapie in costante evoluzione, ma spesso ad alto costo, richiederebbero un modello gestionale basato su competenza ed efficienza. In Italia, vi è ancora molta disparità da centro a centro e da regione a regione sull’organizzazione dell’iter diagnostico e terapeutico, e sulla gestione ambulatoriale di questi pazienti. In Gran Bretagna, il sistema sanitario nazionale (NHS) ha identificato solo 8 centri per la gestione dei pazienti con questa patologia, e la loro attività è tenuta sotto attento monitoraggio. L’Ipertensione Polmonare (IP o Pulmonary Hypertension, PH in inglese) è una condizione fisiopatologica caratterizzata da un aumento delle pressioni nel circolo polmonare. Le attuali linee guida delle Società Europee di Cardiologia e Pneumologia del 2015 (1) ne danno una definizione emodinamica basata su valori di pressione polmonare media > 25 mmHg a riposo, misurata al cateterismo cardiaco destro, e di resistenze polmonari > 3 unità Wood. Le nuove linee guida europee, attese per il prossimo mese di agosto, dovrebbero abbassare il limite a 20 mmHg. Le varie forme di IP sono state classificate in 5 gruppi clinici, accomunati soprattutto da caratteristiche fisiopatologiche, emodinamiche e strategie terapeutiche (Figura 1).
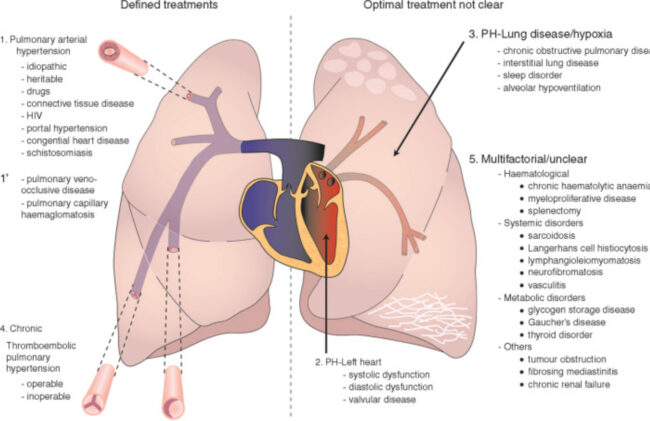
In particolare, solo le forme del gruppo 1 o ipertensione “arteriosa” polmonare (IAP), e gruppo 4, ipertensione polmonare cronica postembolica (IPCTE o CTEPH, Chronic Thromboembolic Pulmonary Hypertension, in inglese), hanno dei trattamenti specifici, riconosciuti e validati. Ma queste sono anche le forme più rare, con una prevalenza stimata di 15 casi per milione di abitanti per la IAP e meno di 4 casi per milione per la ICPTE (seppur in quest’ultimo caso i numeri siano probabilmente sottostimati). Le forme prevalenti di IP sono quelle del gruppo 2, associate a malattie del cuore sinistro o valvulopatie mitroaortiche, e quelle del gruppo 3, associate a severe malattie del parenchima polmonare, come broncopatia cronica ostruttiva, fibrosi polmonare o enfisema, che assieme costituiscono circa l’80% delle forme di ipertensione polmonare. In queste forme di IP la terapia con farmaci specifici, vasodilatatori polmonari, è in generale inefficace o può addirittura peggiorare il quadro clinico. La terapia per l’IAP è spesso costosa e quella con prostanoidi parenterali ha una gestione complessa, richiede personale dedicato, ma è l’unica che possa garantire i risultati migliori nei pazienti a più alto rischio; per questo il suo inizio deve essere tempestivo. Inoltre, un elemento fondamentale nella gestione dei pazienti con IAP è l’attento follow-up, per identificare i pazienti a più alto rischio ed avviare a trapianto di polmone eventuali potenziali candidati. L’esistenza di registri dedicati in cui raccogliere sistematicamente i dati dovrebbe essere parte integrante di una corretta gestione diagnosticoterapeutica. Viste queste premesse, l’IAP dovrebbe essere gestita da centri che possano garantire esperienza, efficienza e contribuire a divulgare la conoscenza di una patologia rara ma in crescita (Figura 2), in collaborazione con i centri più piccoli dove i Cardiologi rivestono un ruolo centrale eseguendo la diagnostica di primo livello (soprattutto ecocardiografia) e contribuendo alla gestione della terapia orale precoce (up-front), oltre che al follow-up sul territorio.
In questo modo, lo spostamento dei pazienti sarebbe limitato alla gestione dei casi più complessi dal punto di vista diagnostico (presenza di fattori di rischio e presenza di multiple patologie) o di pazienti con severa IP di gruppo 2 o 3 da inserire in trial clinici, o pazienti ad elevato rischio che richiedono l’inizio di una terapia infusiva parenterale. In Italia, uno dei problemi più urgenti da risolvere è la creazione di un registro nazionale che raccolga i dati di tutti i pazienti con diagnosi di IP. I centri ad alto volume raccolgono i dati a volte coinvolgendo altri centri, ma il contributo italiano alla conoscenza di questa condizione sarebbe significativamente maggiore con una raccolta sistematica ed omogenea su tutto il territorio nazionale. In Paesi come la Gran Bretagna, la Francia o altri Paesi Europei, sono stati istituzionalizzati dei centri di riferimento nazionale, che sono gli unici autorizzati a gestire i pazienti con IAP. Io conosco meglio il sistema della Gran Bretagna perché dal 2017 lavoro presso uno di questi centri, l’Ospedale Hammersmith di Londra (Figura 3).

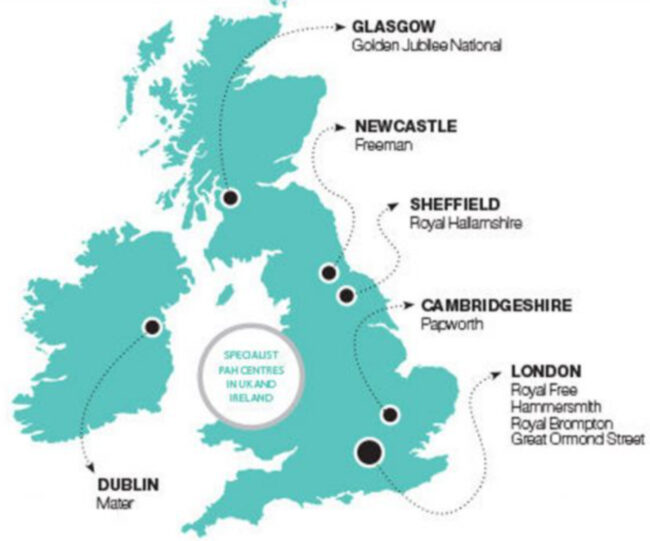
Nel Regno Unito ci sono in tutto 9 centri dedicati (Figura 4), 8 se consideriamo solo la Gran Bretagna, ed ognuno ha una specifica area geografica di competenza. Il paziente con sospetta IP deve essere riferito dal medico generico o dallo specialista ospedaliero al centro competente. Ogni centro viene gestito da specialisti Cardiologi e Pneumologi con competenze specifiche, affiancati da personale infermieristico specializzato. Inoltre, ogni centro si avvale della presenza di altri specialisti, come: radiologi, cardiochirurghi, reumatologi, epatologi, ginecologi o anestesisti (ad es. per la gestione delle pazienti gravide con IAP).
L’NHS (il Sistema Sanitario Nazionale britannico) garantisce i fondi ad ogni centro solo se segue determinate regole, tra cui la raccolta dei dati relativi ai pazienti, dimostrando il rispetto di criteri di qualità ed efficienza. Questi dat vengono pubblicati annualmente. Il 12° report annuale è stato pubblicato nel gennaio scorso ed è consultabile on line. I criteri attuali sono in tutto 14 (Tabella 1), basati ad esempio su: numero minimo di pazienti visti ogni anno, tempi di diagnosi ed inizio terapia, esecuzione obbligatoria di un cateterismo cardiaco destro, presenza di una diagnosi definita, assunzione di almeno un farmaco specifico, e la garanzia di un regolare follow-up.
I pazienti con IP del gruppo 4 dovrebbero essere sottoposti a tromboendoarterectomia o angioplastica polmonare entro tempi prestabiliti. A tal proposito, in Gran Bretagna c’è un solo centro nazionale riconosciuto per l’esecuzione dell’intervento di tromboendoarterectomia polmonare, il Royal Papworth Hospital a Cambridge, dove c’è un team composto da 5 cardiochirurghi, con una delle più numerose casistiche al mondo. Ma esiste anche un 15mo criterio: ai centri si chiede di registrare la partecipazione dei pazienti ai progetti di ricerca. Italia e Gran Bretagna hanno una popolazione simile: circa 60.000 la prima contro i circa 65.000 in Inghilterra, Galles e Scozia nel 2020, eppure esistono significative differenze nella gestione di una patologia rara come l’IP. Identificare dei centri di riferimento nazionale distribuiti lungo la nostra penisola garantirebbe efficienza e qualità nella gestione dei pazienti con IP, soprattutto sottoponendoli a controlli periodici e puntuali di parametri misurabili per ogni singolo centro, simili ai 15 criteri imposti dall’NHS inglese, in modo da garantire una uniformità di valutazione e gestione. Questo favorirebbe pure la creazione di un registro nazionale con evidenti vantaggi anche sulla conoscenza dell’incidenza e prevalenza nelle regioni italiane. Società scientifiche come l’ANMCO potrebbero svolgere un ruolo importante di promozione e formazione in tale ambito. La nostra Area si pone tra gli obiettivi anche quello di implementare la formazione dei Cardiologi ospedalieri interessati all’IP, in particolar modo di chi lavora nei centri a minor volume in cui lo screening e la diagnostica di primo livello, la collaborazione con i centri di riferimento ed il follow-up, sono tutti aspetti di particolare importanza per ottimizzare la gestione dei pazienti vicino ai loro luoghi di residenza. Non sarebbe corretto pensare di poter esportare il sistema britannico in Italia perché sono Paesi diversi per storia, organizzazione sanitaria ed anche distribuzione geografica. In Italia i centri a maggior volume devono proseguire nello sforzo di creare una rete che coinvolga anche i centri minori, con l’obiettivo di migliorare la diagnosi precoce e la gestione dei pazienti con IP, nonché favorire la ricerca in un ambito in cui tutti abbiamo ancora tanto da imparare. L’Area anche in questo biennio non farà certo mancare il suo supporto!