Gli interventi in prevenzione secondaria delle malattie cardiovascolari vanno tarati sulla base delle evidenze epidemiologiche
Come l’epidemiologia cardiovascolare può orientare la clinica
Il rischio a priori e la prevenzione primaria
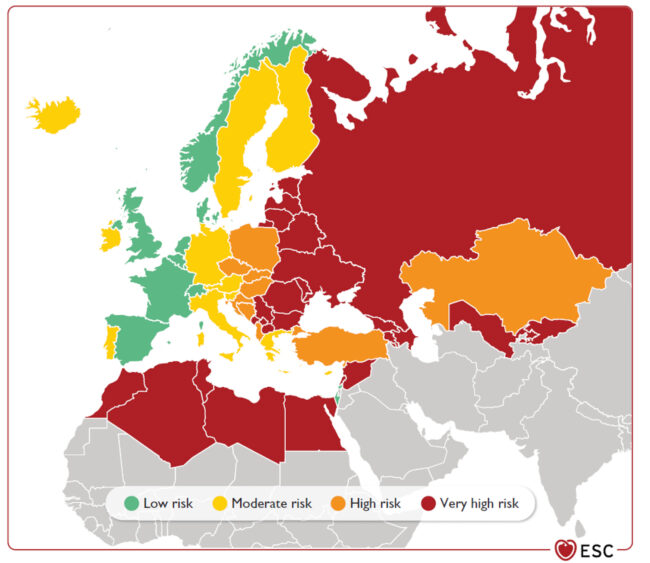
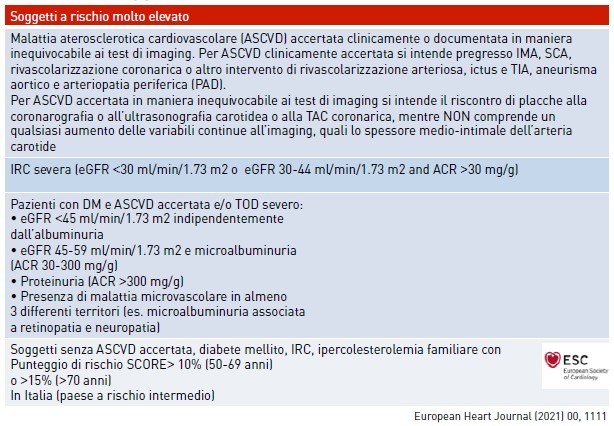
L’interesse per l’epidemiologia cardiovascolare non è una novità per la nostra Associazione e si può dire che ha guidato e guida molte delle scelte cliniche e dell’organizzazione gestionale delle nostre cardiologie da molti anni. Basti pensare alla collaborazione pluridecennale dell’ANMCO con l’Istituto Superiore di Sanità che ha portato alla creazione delle carte del rischio. Per la valutazione del rischio cardiovascolare sono stati utilizzati i dati provenienti da dodici coorti di popolazione generale. Il punteggio individuale di rischio è ricavabile dal sito del progetto cuore. I dati ottenuti possono essere di valido aiuto, insieme con quelli dello SCORE europeo, per la valutazione delle persone esposte a rischio. Rispetto alle coorti europee, quelle italiane sono più datate ma ottenute dalla nostra popolazione. Di fatto quindi, ottenere entrambi i punteggi potrebbe guidare meglio il clinico sulla valutazione del profilo di rischio in prevenzione primaria. Le categorie di soggetti ad alto rischio cardiovascolare secondo le linee guida europee sono riportate nella Tabella 1. L’Italia è considerata come paese a rischio non più basso ma moderato sulla base dei tassi di mortalità cardiovascolare pubblicati dalla WHO (Figura 1).
Il valore della valutazione a priori rimane estremamente importante in quanto riesce a guidare i percorsi diagnostici e terapeutici successivi, sia nell’indicazione ad eseguire esami strumentali di secondo livello (ad esempio ecografia ed ecodoppler vascolari per stratificare il rischio), sia nella terapia dei fattori di rischio o come nel caso del colesterolo dei fattori di aterogenesi. È stato dimostrato infatti che una strategia di valutazione dello score del calcio coronarico (proxy di aterosclerosi) combinata al profilo di rischio a priori a 10 anni è in grado di ottimizzare la scelta di trattare il colesterolo con le statine.
La prevenzione secondaria
I pazienti con pregresso infarto miocardico acuto (IMA) sono classificati a rischio cardiovascolare (CV) molto elevato e costituiscono la priorità assoluta per le strategie di prevenzione secondaria.1 Da oltre un decennio, sulla base dei dati epidemiologici delle schede di dimissione ospedaliera (SDO), la Cardiologia ospedaliera italiana è stata una delle prime ad individuare il problema della mancata riduzione della mortalità extraospedaliera dopo la dimissione dall’evento coronarico acuto. La necessità di creare reti assistenziali nella fase postacuta (a sostegno degli interventi di angioplastica primaria e alle campagne informative sul ritardo evitabile, che hanno determinato la massiccia riduzione della mortalità intraospedaliera per IMA) ha portato nel 2014 alla formulazione di documento di consenso intersocietario coordinato da ANMCO, sulla gestione della fase post-acuta dell’infarto. Sulla base delle evidenze di uno studio decennale sulle SDO, che dimostrava un aumento del tasso di riammissione fatale a 1 anno dopo SCA, sono stati individuati i predittori di rischio di recidiva.
Strategie assistenziali guidate dall’analisi epidemiologica
È cruciale, quindi, che i pazienti ad alto rischio di recidive vengano identificati ed avviati a strategie di prevenzione secondaria più intensive ed estese alla fase post-acuta. Sulla base dei dati epidemiologici, i principali predittori di prognosi post-SCA sono rappresentati dalla presenza di scompenso cardiaco/ disfunzione ventricolare sinistra al ricovero indice e dal rischio ischemico residuo.2 Tra questi oltre all’età, lo scompenso cardiaco al ricovero indice è quello più potente. Il rischio ischemico residuo è riconoscibile da caratteristiche sia cliniche, come la presenza di diabete mellito soprattutto di lunga durata o insulino-trattato, l’insufficienza renale, l’arteriopatia periferica, da una precedente storia di angina o di pregresso IMA, che anatomiche/ procedurali, come la presenza di malattia multivasale, specialmente se sottoposta a rivascolarizzazione incompleta, complessa o complicata o non sottoposta affatto a rivascolarizzazione.3 Tutte queste caratteristiche fanno sì che le strategie assistenziali in prevenzione secondaria delle MCV vadano orientate di conseguenza. Il “rischio trombotico” o ischemico residuo così definito ha mostrato un effetto sulla mortalità a lungo termine.4 Quest’osservazione conferma non solo l’importanza di implementare strategie terapeutiche di prevenzione mirate ed intensive nel periodo immediatamente successivo alla SCA ma apre la prospettiva per la necessità di programmi di prevenzione secondaria a lungo termine in sottogruppi di pazienti ad alto rischio. Nonostante le evidenze, i programmi di prevenzione secondaria sono carenti. L’aderenza alle terapie farmacologiche dopo evento acuto è lungi dall’essere mantenuta nel tempo.5 La principale survey Europea (EuroAspire) sull’efficacia dell’intervento di prevenzione secondaria condotto in soggetti con cardiopatia coronarica cronica6 ha ampiamente evidenziato che il controllo dei fattori di rischio non è ottimale. Molti pazienti, tutti a rischio di recidive di eventi cardiovascolari molto elevato non raggiungono i “target” stabiliti dalla European Society of Cardiology (ESC). Questi dati sono stati confermati più recentemente dallo studio Da Vinci e sono in gran parte ascrivibili alla perdita di continuità assistenziale, alla mancata implementazione di programmi di prevenzione secondaria e al ridotto o mancato accesso alla riabilitazione cardiologica. È dimostrato infatti che il percorso riabilitativo è in grado di determinare un aumento dell’aderenza alle terapia “evidencebased” e una riduzione netta degli eventi cardiovascolari e del reinfarto nel medio-lungo periodo7 In conclusione i dati statistici e la costante analisi di quel che facciamo e degli esiti hanno guidato e guidano le nostre scelte diagnosticoterapueitche; pertanto sono cardini imprescindibili della nostra attività clinica.
Bibliografia
- 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice: Developed by the Task Force for cardiovascular disease prevention in clinical practice with representatives of the European Society of Cardiology and 12 medical societies With the special contribution of the European Association of Preventive Cardiology (EAPC). Eur Heart J 2021;42 (34): 3227–3337.
- Greco C, Rosato S, D’Errigo P, Mureddu GF, Lacorte E, Seccareccia F. Trends in mortality and heart failure after acute myocardial infarction in Italy from 2001 to 2011. International Journal of Cardiology 184 (2015) 115–121.
- L’organizzazione dell’assistenza nella fase post-acuta delle sindromi coronariche. Commissione ANMCO/ GICR ACPR/GISE. G Ital Cardiol 2014;15 (1 Suppl 1):3S-27S.
- Mureddu GF, D’Errigo P, Rosato S, Seccareccia F, Greco C. The hazard of major adverse cardiac events in high thrombotic risk patients is stable until 5 years after an acute myocardial infarction. European Society of Cardiology Congress. Mureddu GF et al. Monaldi Arch Chest Dis 2019;16:1116.
- Ambrosetti M, Angelino E, Faggiano P, Fattirolli F, Favretto G, Febo O, Greco C, La Rovere MT, Mureddu GF, Scardina G, Pedretti RFE. L’aderenza globale al trattamento nel continuum della prevenzione cardiovascolare. G Ital Cardiol 2018;19 (10 Suppl 3):41S-56S.
- Kotseva K, Wood D, De Backer G, et al. EUROASPIRE III: a survey on the lifestyle, risk factors and use of cardioprotective drug therapies in coronary patients from 22 European countries. Eur J Cardiovasc Prev Rehabil 2009;16(2):121-37.
- Dibben G, Faulkner J, Oldridge N, Rees K, Thompson DR, Zwisler A-D, Taylor RS. Exercise-based rehabilitation for coronary heart disease. Cochrane Rev. https://doi.org/10.1002/14651858. CD001800.pub4