Cardiopatie congenite nell’adulto: per conciliare accesso alle cure e competenza clinica serve un modello organizzativo regionale e nazionale basato su un network di nodi
La marcata eterogeneità clinica e morfologica delle cardiopatie congenite in pazienti adulti potrebbe essere meglio gestita da un modello flessibile di cura su base regionale e nazionale organizzato su un network di centri (nodi) con competenze e articolazioni funzionali differenziali
Introduzione
Il numero di pazienti adulti con cardiopatie congenite (in storia naturale o sottoposti a percorsi di palliazione/correzione radicale) è in costante aumento nei paesi occidentali grazie ai risultati clinici della Cardiologia e Cardiochirurgia pediatrica.1 Nella definizione anglosassone di Adult Congenital Heart Disease (ACHD) si sottolinea la natura adulta ed indipendente di questa popolazione di persone che a buon diritto rivendica per se indipendenza, aspirazione alla felicità ed alla realizzazione personale e per le donne anche un diritto ad una maternità e ad una salute riproduttiva sicura e soddisfacente.1 Nella maggior parte di questi pazienti i risultati di lungo e lunghissimo periodo delle cure ricevute in età pediatrica sono tali da consentire percorsi di vita in cui la relazione medica sia occasionale e poco invasiva. È però anche vero che esiste un gruppo di pazienti per cui sequele, complicanze e difetti residui possono viceversa costituire una fonte di controlli clinici frequenti, ospedalizzazioni, valutazioni emergenziali, necessità
di terapie specifiche incluso un vasto “array” di strategie invasive come procedure transcatetere, procedure elettrofisiologiche e procedure chirurgiche di complessità crescente fino alla necessità di assistenza meccanica al circolo e trapianto cardiaco.1 Da ormai molti anni i sistemi sanitari ed accademici del mondo occidentale hanno riconosciuto che questi pazienti richiedano cure erogate da sanitari esperti e adeguatamente formati in questa disciplina che ormai (in alcuni paesi anche in modo formale) costituisce una branca della moderna Cardiologia distinta sia dalla Cardiologia dell’adulto che dalla Cardiologia pediatrica propriamente detta.2 Per implementare cure di alto livello in questo ambito e strutturare percorsi di formazione idonei è essenziale concentrare risorse e personale in pochi centri ad altissima specializzazione che si pongano l’obiettivo di risultati clinici ottimali e un basso tasso di complicanze ed eventi avversi. Parimenti, però, si deve anche garantire a questa popolazione di persone un rapido accesso a luoghi di cura (anche e soprattutto in condizioni emergenziali) che siano strategicamente vicini al luogo di residenza per non obbligare a mobilità passive che finiscono da un lato per aumentare il pericoloso fenomeno dell’abbandono delle cure e dall’altro hanno un effetto dirompente sulla quotidiana aspirazione alla propria realizzazione personale. Obiettivo del presente articolo è cercare di riflettere sulla possibilità di iniziare a disegnare un modello organizzativo di cure che nel nostro paese coniughi da un lato un alto livello di cura e dall’altro un ottimale accesso alle cure per questa popolazione di pazienti.
Classificazione dei nodi funzionali
Riteniamo che un primo passaggio verso il modello organizzativo in discussione debba prevedere una mappatura accurata dei centri che presentano una consolidata attività nel campo di cura dei pazienti adulti con cardiopatie congenite. Tale analisi deve inevitabilmente iniziare da un livello regionale per poi strutturarsi in ambito nazionale e dovrebbe idealmente coinvolgere Società Scientifiche e sponde istituzionali. L’obiettivo dovrebbe essere quello di poter classificare i centri al momento già attivi sul nostro territorio in una struttura per nodi funzionalmente progressivi (Figura 1).
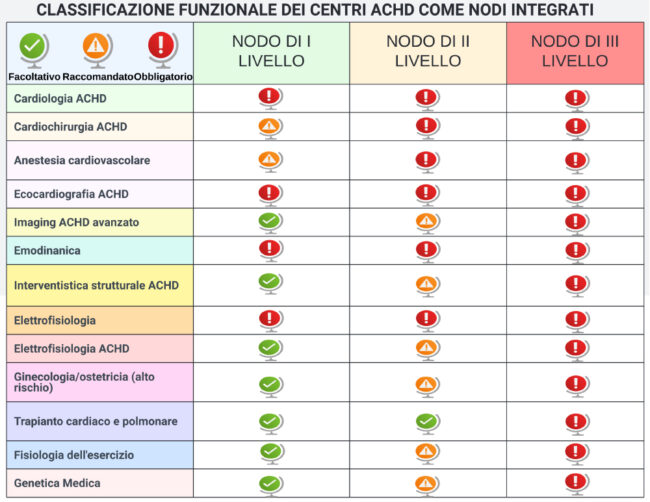
Si propone, sulla base della letteratura specialistica, quali siano competenze e dotazioni funzionali facoltative, raccomandate ed obbligatorie per ciascun livello funzionale integrato nella rete di nodi. ACHD, Adult Congenital Heart Disease
La Figura 1 presenta, sulla base della letteratura specialistica, i livelli minimi di competenze e dotazioni funzionali che debbono caratterizzare i diversi nodi del network regionale e nazionale.2 Poiché la gestione clinica di questi pazienti è onerosa, un primo tentativo di razionalizzazione delle cure sarebbe quello di riservare la gestione clinica dei pazienti allineando la complessità del paziente a quella dell’esperienza del nodo. Un’ipotesi di lavoro in tal senso è presentata da una matrice di allineamento (Figura 2).
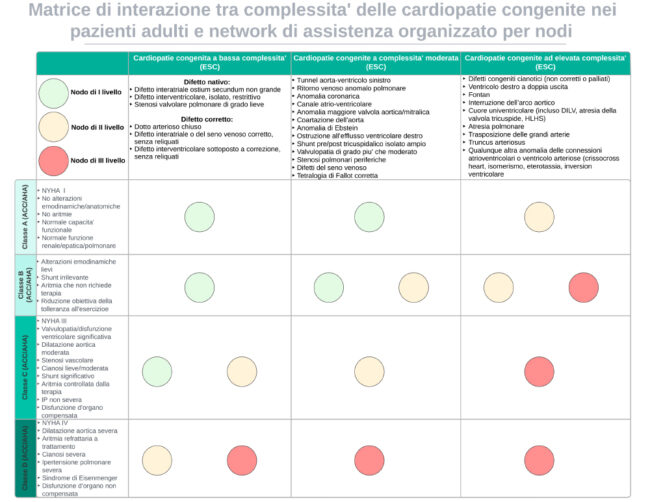
Utilizzando sia la classificazione per complessità della European Society of Cardiology che la classificazione fisiologia dell’American College of Cardiology/American Heart Association, si riporta una ipotesi di interazione tra la complessità del difetto e quale livello funzionale della rete proposta debba essere primariamente responsabile della gestione clinica di quel paziente. In molti scenari una gestione condivisa appare appropriata e per certi versi anche maggiormente raccomandabile, soprattutto per evitare da un lato di sovraccaricare i nodi funzionalmente più completi, e dall’altro di sottrarre pazienti da centri esperti logisticamente vicini alla residenza del paziente. ACC, American College of Cardiology; AHA, American Heart Association; DILV, Double Inlet Left Ventricle; ESC, European Society of Cardiology; HLHS, Hypoplastic Left Heart Syndrome; IP, Ipertensione Polmonare; NYHA, classe funzionale New York Heart Association
Appare evidente che la declinazione di un simile modello debba partire dal livello regionale, poiché solo a tale livello è, almeno in una fase iniziale, possibile immaginare di implementare il dialogo tra vari centri diversi che finiranno non per competere ma per integrarsi spontaneamente e virtuosamente nella gestione di questi pazienti, fornendo alla popolazione di malati un servizio di cura flessibile ed efficace. La natura regionale della declinazione funzionale del nostro Sistema Sanitario renderebbe il piano regionale come l’orizzonte ideale per cominciare a definire piani di collaborazione e strategie condivise. Anche perché tale collaborazione e tali strategie debbono tenere conto di aspetti squisitamente locali come logistica regionale, struttura del territorio, tipologia di trasporto, integrazione già esistente tra centri e già operativa su ambiti analoghi (si pensi alle rete per la gestione delle sindromi coronariche acute, o la rete per la gestione dello scompenso cardiaco).
Centri di cura come nodi di un network regionale e nazionale
Il secondo passaggio operativo dovrebbe prevedere la creazione di una rete sovraregionale (nazionale) che possa integrare in modo funzionale realtà geografiche lontane (Figura 3).
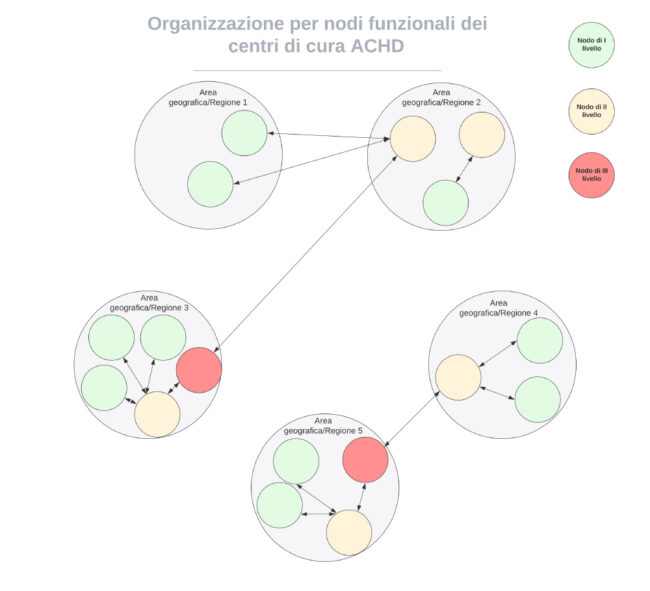
La figura cerca di rappresentare un’ipotetica rete di centri ACHD che si strutturano in un network integrato. Vengono mostrati i tre livelli di nodi funzionali descritti precedentemente e citati nel testo. Le aree 3 e 5 presentano tutti e tre i livelli, per queste due aree non si prevede quindi mobilità extraregionale neanche nel caso di soggetti con forme molto complesse di patologia. Viceversa le altre aree mancano di alcuni dei livelli superiori e dovranno quindi connettersi funzionalmente con le aree geografiche più vicine dotate dei livelli che non possiedono per la gestione dei pazienti più complessi
Si deve immaginare che il trasferimento e la gestione condivisa dei pazienti tra Regioni rivesta particolare interesse per pazienti molto complessi seguiti in aree geografiche che non dispongano di nodi funzionali adeguati a quelle specifiche richieste cliniche. Tale opzione garantirebbe di limitare molto la mobilità passiva dei pazienti e riservarla a quei casi (numericamente molto minori) che per luogo di residenza e caratteristiche cliniche sarebbero meglio serviti in modo combinato tra il proprio centro (nodo) residenziale e il più vicino nodo in grado di erogare terapie adeguate a quella particolare fattispecie. Scenari simili sono facilmente immaginabili e possono riguardare cardiopatie congenite molto complesse che richiedono puntualizzazioni diagnostiche specifiche (“Fontan failure”, cianosi severa, sindrome di Eisenmenger, ipertensione arteriosa polmonare associata a cardiopatie congenite), pazienti che debbono essere sottoposti a procedure transcatetere o chirurgiche particolarmente delicate (interventistica transcatetere valvolare, conversione Fontan, elettrofisiologia interventistica), gravidanza in donne con elevato rischio cardiovascolare o complicanze cardiovascolari acute in gravidanza o pazienti con forme terminali di insufficienza cardiaca che debbano essere avviati a strategie avanzate di supporto al circolo fino al trapianto cardiaco. La Figura 3 riporta relazioni bilaterali tra i vari centri, poiché il flusso di pazienti per sua natura è bidirezionale. La possibilità di includere nodi funzionalmente più completi da parte di centri più periferici prevede però che i nodi di invio rimangano saldamente inclusi nel percorso di cura sia per evitare di sovraccaricare i nodi funzionalmente più completi sia per garantire ai pazienti di mantenere un rapporto di cura con specialisti conosciuti, di cui si fidano e strategicamente vicini al luogo di residenza.
Conclusioni
Viene proposto un modello di integrazione funzionale tra centri coinvolti nella cura di pazienti adulti con cardiopatie congenite con l’obiettivo di integrare questi centri in una rete di nodi interconnessi a livello regionale e nazionale al fine di garantire ai pazienti cure adeguate e rapido accesso ai percorsi di cura.
- Baumgartner H, De Backer J, Babu-Narayan SV et al. 2020 ESC Guidelines for the management of adult congenital heart disease. European heart journal 2021;42:563-645.
- Landzberg MJ, Murphy DJ, Jr., Davidson WR, Jr. et al. Task force 4: organization of delivery systems for adults with congenital heart disease. Journal of the American College of Cardiology 2001;37:1187-93.



