APPRO – DEU – FA
La Fibrillazione Atriale (FA) costituisce una delle cause aritmiche di più frequente accesso al Dipartimento di Emergenza Urgenza (DEU). L’approccio a tale aritmia è abbastanza disomogeneo nelle varie realtà regionali ed ospedaliere; diverso è il ricorso alla strategia di controllo del ritmo e le modalità con cui viene perseguito, diverso il ricorso alla cardioversione elettrica e l’utilizzo dell’ecocardiografia transesofagea. Differente è anche l’utilizzo dei farmaci anticoagulanti e ancora poco diffuso l’utilizzo precoce degli anticoagulanti orali diretti (DOACs), nonostante le loro caratteristiche farmacocinetiche lo consentano e diversi studi di confronto con anticoagulanti orali dicumarolici e/o eparine a basso peso molecolare (EBPM) ne abbiano dimostrato efficacia, sicurezza e maneggevolezza. Le Società scientifiche ANMCO e SIMEU si sono proposte di migliorare e rendere più omogenea su tutto il territorio nazionale la gestione dei pazienti che giungono in DEU per e con FA non valvolare ( FANV) attraverso il progetto APPRO-DEUFA (Figura 1) che ha portato alla produzione di un documento di consenso intersocietario, in corso di pubblicazione sul Giornale Italiano di Cardiologia1, generato dalla discussione emersa durante eventi educazionali congiunti, organizzati a Bari ed a Firenze fra Settembre ed Ottobre del 2022, e di una survey di cui di seguito sintetizziamo i principali risultati.
I partecipanti alla Survey
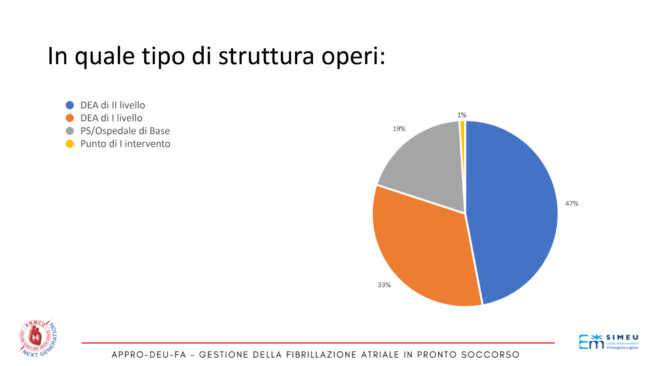
Alla survey APPRO-DEU-FA, nel 56% dei casi hanno risposto medici operanti nei DEU e nel restante 44% cardiologi clinici. L’età media del campione, per lo più di sesso maschile, era pari a 50 anni, con una predominanza di soggetti compresi fra i 30 e i 34 anni (23% dei casi). Il 47% del campione operava presso un DEA di II livello, il 33% in un DEA di I livello, il 19% in un Ospedale di base dotato di Pronto Soccorso (PS) e solo l’1% in un punto di primo intervento. (Figura 2).
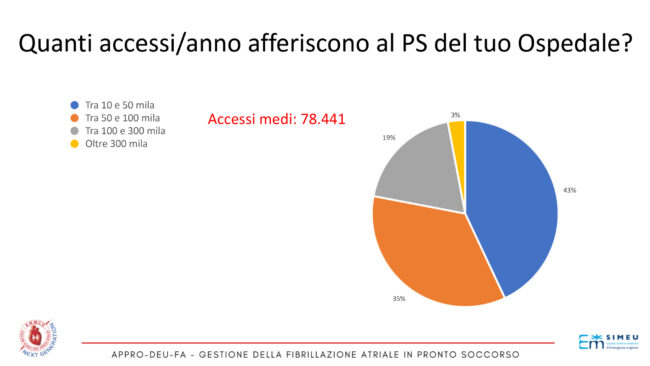
Il 43% operava in un ospedale dotato di PS che registrava tra i 10.000 ed i 50.000 accessi per anno, il 35% in un PS con accessi per anno compresi fra i 50.000 ed i 100.000 e solo il 19% con accessi fra i 100.000 e i 300.000 l’anno (Figura 3). Il campione selezionato che ha risposto alla survey operava in ospedali dotati di PS che servivano una popolazione media di circa 250.000 soggetti; il 48% prestava servizio ad una popolazione compresa fra i 100.000 ed i 300.000 soggetti.
Accessi e gestione dei pazienti afferenti al PS per FA
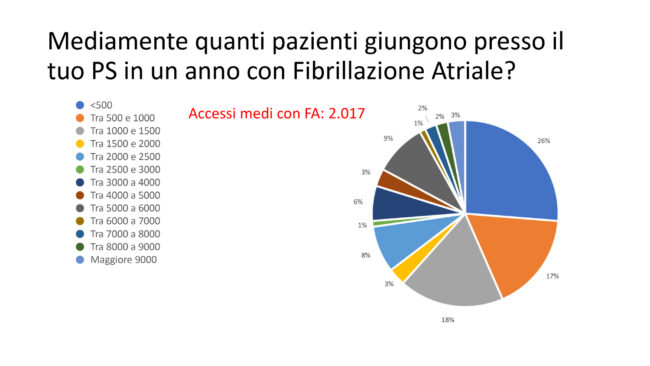
In media gli accessi in PS per FA durante la survey sono stati circa 2000; nella maggioranza dei casi (27%) gli accessi per FA in PS sono stati inferiori ai 500 per anno, seguiti (17%) da un numero di accessi per FA compreso fra 500 e 1000/anno (Figura 4).
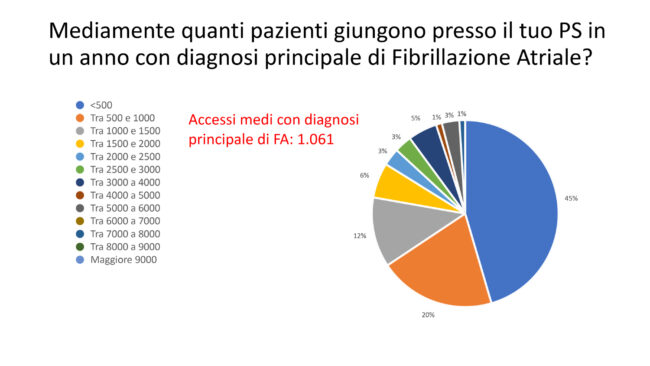
Tra questi, in media gli accessi in PS con diagnosi principale di FA erano pari a circa 1000 per anno con, anche in questo caso, una predominanza di accessi in PS inferiore ai 500 (46%) (Figura 5).
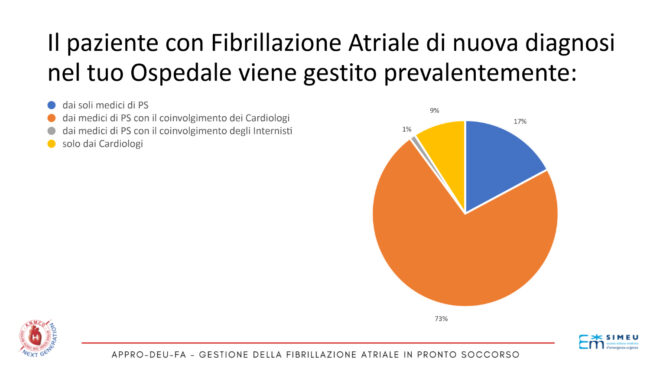
Il numero di pazienti ricoverati negli ospedali degli intervistati era pari a circa 550 per anno con delle percentuali che variavano dal 23% di accessi inferiori a 50/anno, 20% di accessi compresi fra i 200 ed i 500 e 19% compresi fra 50 e 100/ anno. Nella maggioranza dei casi (45%) i pazienti con FA venivano ricoverati in reparti di cardiologia, circa un quarto dei casi veniva ricoverato in medicina di urgenza ed un altro 27% in medicina interna. Il paziente con FA di nuova diagnosi veniva gestito nella stragrande maggioranza dei casi dai medici di PS con coinvolgimento dello specialista cardiologo (73%) mentre nel 17% dai soli medici di PS e nel 9% dai soli specialisti cardiologi. (Figura 6).
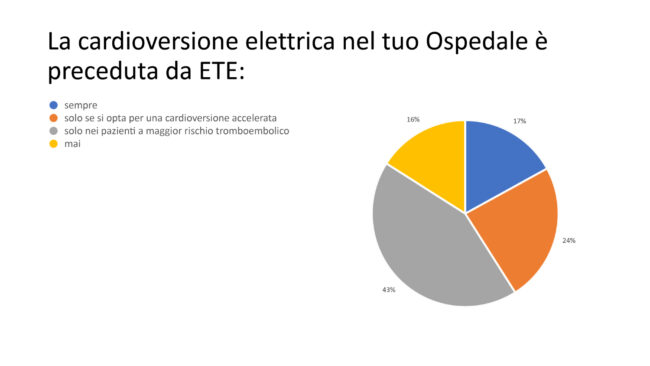
Per quel che riguarda la diagnostica non invasiva nell’ambito della FA di nuova diagnosi nel 73% dei casi l’ecocardiogramma transtoracico veniva eseguito da specialisti cardiologi, nel 14% dai medici di PS, mentre nel 13% dei rimanenti casi l’esame ecocardiografico non veniva routinariamente eseguito. Nell’ambito della FA di recente insorgenza (< 48 ore) la cardioversione veniva eseguita, ove indicata, nel 90% dei casi, nel 5% veniva eseguita una cardioversione guidata dall’ecocardiogramma transesofageo (ETE) e nel rimanente 5% il paziente veniva programmato per cardioversione dopo un periodo di trattamento con anticoagulanti orali. Nell’ambito delle strategie di controllo del ritmo la cardioversione elettrica (CVE) veniva preferibilmente eseguita nel 35% dei casi mentre nel rimanente 65% dei casi veniva preferita la cardioversione farmacologica. Quest’ultima veniva effettuata prevalentemente (44%) dai medici di PS in collaborazione con gli specialisti cardiologi, nel 39% dei casi dai soli medici di PS e nel rimanente 17% dai soli specialisti cardiologi. La presenza degli anestesisti per l’esecuzione della CVE era richiesta routinariamente dal 40% degli intervistati e soltanto in casi clinici complessi dal restante 60%. La CVE veniva preceduta da ETE solo nei pazienti a maggior rischio tromboembolico nel 43% dei casi, solo in caso di cardioversione accelerata nel 24%, routinariamente nel 17% e mai nel rimanente 16% dei casi (Figura 7). L’esecuzione dell’ETE era di pertinenza dello specialista cardiologo nella stragrande maggioranza dei casi (97%) secondo il campione che ha risposto alla survey.
La terapia anticoagulante
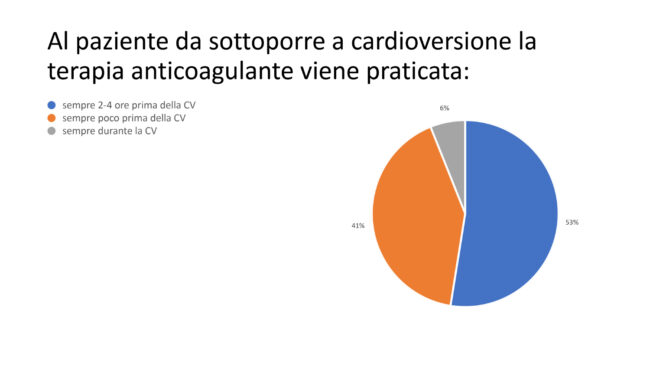
La terapia anticoagulante da somministrare al paziente sottoposto a cardioversione veniva avviata dal cardiologo nel 58% dei casi, dal medico di PS nel 40%, e dall’internista nel rimanente 2% dei casi. E’ importante notare che la terapia anticoagulante nel paziente da sottoporre a cardioversione veniva praticata sempre 2-4 ore prima della cardioversione nel 53% dei casi, poco prima della cardioversione nel 41% dei casi, mentre veniva avviata durante la cardioversione nel rimanente 6% (Figura 8).
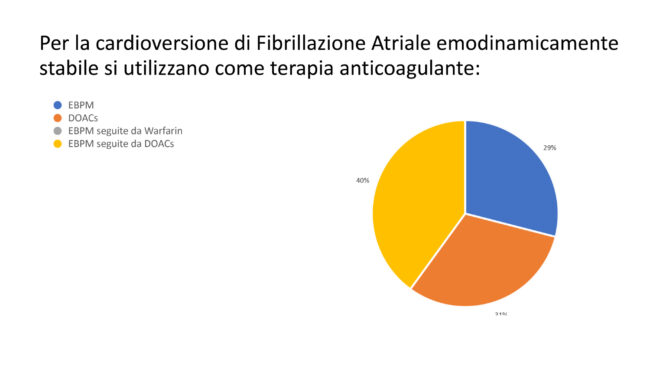
Come terapia anticoagulante nell’ambito della cardioversione della FA emodinamicamente stabile venivano utilizzati le EBPM seguite da DOACs nel 40% dei casi, direttamente i DOACs solo nel 31% e le sole EBPM nel 29% rimanente (Figura 9).
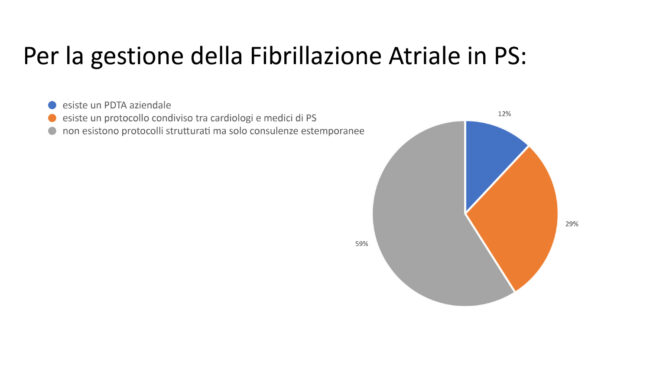
Infine, per la gestione della FA in PS non esistevano protocolli strutturati ma solo consulenze estemporanee nella maggioranza dei casi (59%), mentre un protocollo condiviso tra cardiologi e medici di PS sussisteva nel 29%, ed un PDTA aziendale nel 12% dei casi (Figura 10).
Conclusioni
I risultati della survey dimostrano come:
- la FA rappresenti una frequente causa di accesso al PS;
- è ancora elevato il numero dei pazienti che si ricoverano dopo accesso al PS per o con FA;
- la gestione dei pazienti con FA che accedono nei DEU disseminati sul territorio nazionale è ancora abbastanza disomogenea;
- permane come primo approccio di gestione la cardioversione farmacologica mentre la cardioversione elettrica viene perlopiù riservata a casi clinici complessi ed eseguita in collaborazione con gli anestesisti;
- l’impiego precoce di una strategia ETE-guidata è poco diffusa;
- la somministrazione diretta e precoce dei DOACs sembra ancora subottimale, mentre è ancora molto diffuso l’uso di EBPM;
- nella maggioranza dei casi mancano dei protocolli condivisi tra i vari operatori sanitari, che comunque dimostrano una buona collaborazione nei diversi aspetti gestionali della FA.
Esperienze come il progetto APPRO – DEU – FA suggeriscono che la collaborazione tra società scientifiche e tra diversi specialisti è fondamentale per l’integrazione delle conoscenze e delle esperienze e può favorire una migliore gestione dei pazienti che accedono alle cure ospedaliere.