Da “TP-fusion at peak exercise: a novel marker for the recognition of unsuspected long QT syndrome patients”, Europace 2025 Jul 1;27(7)
Per chi lavora sul campo, senza dedicarsi esclusivamente alla ricerca, trasformare un’intuizione in un progetto strutturato sembra quasi impossibile
La clinica senza ricerca è come un albero senza linfa: invecchia, perde colore e vitalità.
Ogni medico conosce bene questa sensazione. Il tempo è destinato all’unico aspetto che sembra contare in questi ultimi anni: abbattere le liste d’attesa. Chi meglio dei medici che continuano a lavorare nella sanità pubblica sa quanto siano importanti?
La sanità è uno dei diritti fondamentali in Costituzione e, come tale, deve essere garantita.
Ma a volte ci si rende conto che il tempo scorre via tra visite, urgenze, burocrazia, e la ricerca clinica sembra appartenere ad altri, Università in primis. Eppure, la ricerca può nascere proprio nel contatto quotidiano con i pazienti.
In un mondo ideale, dovrebbe far parte del lavoro clinico. Ma richiede tempo, risorse, competenze specifiche, collaborazione. E non sempre queste condizioni si realizzano. Per chi lavora sul campo, senza dedicarsi esclusivamente alla ricerca, trasformare un’intuizione in un progetto strutturato sembra quasi impossibile: raccogliere dati, analizzarli, costruire un disegno di studio scegliendo la metodologia adeguata, scrivere il lavoro e sottometterlo a una rivista.
Una strada lunga, difficile da percorrere. Eppure, a volte, accade.
Un’osservazione casuale può diventare l’inizio di una scoperta importante.
È la storia da raccontare: come da un Holter letto nel 2017 (Figura 1) sia nata una ricerca multicentrica, pubblicata da una rivista cardiologica internazionale ad alto impact factor, con possibili risvolti sulla pratica clinica, sullo screening medico e cardiologico sportivo, e non solo.
Questa storia parla della sindrome del QT lungo (LQTS), una malattia che negli ultimi cinquant’anni ha registrato un cambiamento radicale nella prognosi, ma spesso continua a celarsi dietro ECG normali o appena alterati. Parla di un segno elettrocardiografico nuovo – la TP-fusion – e del suo possibile valore come marcatore diagnostico precoce.
Immaginate lo scenario.
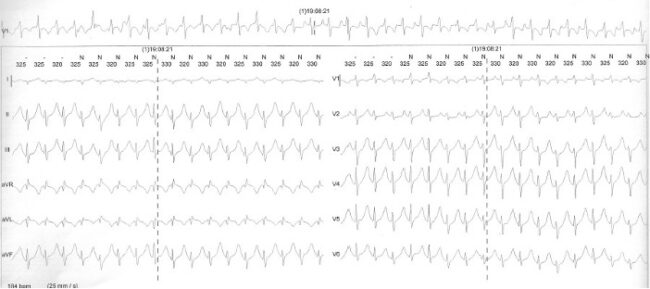
È il 2017. State leggendo l’ECG dinamico Holter di un ragazzo di 16 anni (Figura 1), già noto per sindrome del QT lungo. Un caso apparentemente di routine: la diagnosi è nota. Eppure, osservando i tracciati, qualcosa non torna: «sembra manchi qualcosa».
Con l’aumentare della frequenza cardiaca durante la seduta di allenamento, accade un fenomeno insolito: l’onda T(Figura 2) del battito precedente sembra modificare la sua relazione con l’onda P del battito successivo. Fino a che, a un certo punto, la P scompare del tutto, inglobata nella T.
Inizialmente si pensa a un artefatto: può succedere che ad elevate frequenze i tracciati diventino meno leggibili. Ma guardando e riguardando, l’impressione non cambiava. Si osservano altri test da sforzo, ma il quadro non è identico. Nella stragrande maggioranza dei casi, l’onda P viene iscritta nel tratto discendente dell’onda T o alla fine dell’onda T.
Il dubbio cresce.
Un dettaglio fa riflettere: l’indicazione clinica dell’esame riportava «sindrome del QT lungo».
La domanda a quel punto risulta spontanea: e se questa stranezza fosse legata proprio alla malattia? Si cercano altri pazienti con la stessa diagnosi.
Il fenomeno si ripete spesso. Con l’aumento della frequenza cardiaca, la P scompare dentro la T.
Possibile nessuno lo abbia notato prima? Il timore di sostenere una banalità è forte: a chi non è capitato di pensare di aver trovato qualcosa di nuovo, per poi scoprire che fosse noto da anni?
Dopo un’iniziale ricerca in letteratura si prova a parlarne con la dottoressa Federica Dagradi, storica collaboratrice del professor Peter J. Schwartz, tra i massimi esperti mondiali di LQTS.
Federica ascolta con attenzione.
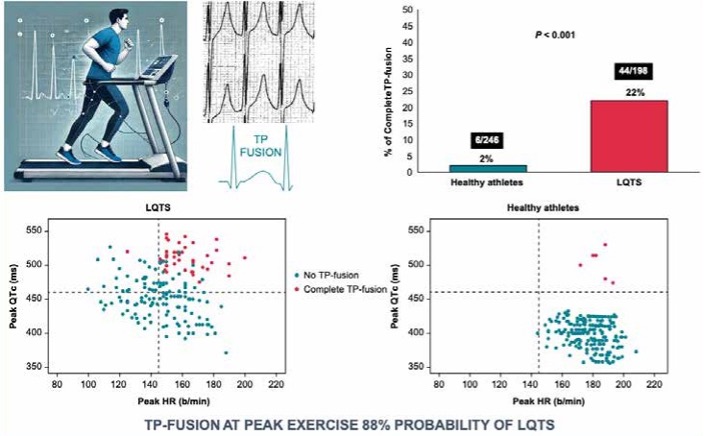
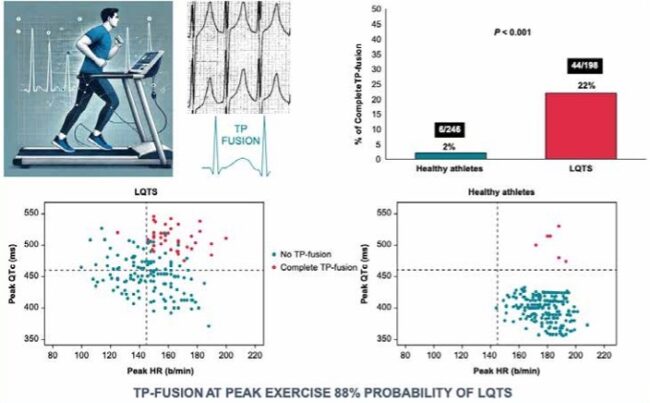
La TP-fusion non compare in tutti i pazienti LQTS (sensibilità del 22%) Ma se compare, è quasi sempre LQTS (specificità 98%)
Non l’ha mai osservato quel comportamento. Era sorpresa, incuriosita. Poi si trova la forza di parlarne con il Prof. Schwartz. L’ascolto è cortese, tuttavia scettico. Dopo qualche anno, si convince: decise di avviare uno studio ad hoc. È così che un’osservazione nata in ambulatorio diventa ipotesi scientifica. Per capire l’importanza di questa intuizione serve uno sguardo alla storia della LQTS. Negli anni Sessanta questa sindrome era considerata quasi una condanna: la mortalità arrivava al 50%. I giovani morivano improvvisamente, spesso come primo evento, durante esercizio o emozioni intense. L’elettrocardiogramma mostrava un QT prolungato, ma i criteri diagnostici non erano standardizzati e la malattia spesso sfuggiva. Con il passare degli anni, la ricerca genetica ha rivoluzionato la conoscenza: oggi sappiamo che la LQTS è legata a mutazioni nei canali ionici (KCNQ1, KCNH2, SCN5A e altri). Grazie a queste scoperte è stato possibile classificare la sindrome in sottotipi. L’introduzione dei beta-bloccanti ha ridotto drasticamente la mortalità. Nadololo e propranololo sono ormai in classe di evidenza I C. Nei casi ad alto rischio, l’impianto di defibrillatori automatici (ICD) e, più recentemente, la denervazione simpatica cardiaca hanno ulteriormente abbassato l’incidenza di eventi fatali. Oggi la mortalità si è ridotta a meno dell’1%.
Eppure, un problema rimane aperto: la maggior parte delle «morti improvvise» continua a verificarsi come primo evento, in giovani fino ad allora asintomatici, spesso con ECG apparentemente normale o solo borderline. Ecco perché la diagnosi precoce resta la vera sfida. Non va dimenticato, inoltre, che questa patologia geneticamente determinata non sempre si manifesta con un prolungamento dell’intervallo QT a riposo. Forse questo «dettaglio» non è ancora diffuso. Un possibile canale per la diagnosi può arrivare dallo screening medico-sportivo. In Italia, diversamente dal resto del mondo, per praticare attività sportiva agonistica, è obbligatorio un protocollo valutativo che prevede oltre ad un ECG a riposo anche un test da sforzo. Questo rappresenta un’occasione preziosa per intercettare malattie silenziose. Ed è proprio in questo contesto che l’osservazione sulla TP-fusion ha preso forma. Da queste premesse, il gruppo di Peter Schwartz passa dall’osservazione clinica al disegno di uno studio. L’idea era semplice: verificare se la fusione tra onda T e onda P – la cosiddetta TP-fusion – fosse davvero più frequente nei pazienti con LQTS rispetto ai soggetti sani. Lo studio, inizialmente destinato a una tesi di specializzazione in Medicina dello Sport del Dott. Carlo Boeri, ha coinvolto quasi 600 soggetti. Ecco l’importanza della collaborazione. Pazienti e soggetti sani uniti con un unico scopo: offrire una risposta. Un numero considerevole per una malattia rara: 268 pazienti con LQTS (LQT1, LQT2, LQT3), ciascuno con caratteristiche cliniche e trigger specifici. Sul piano terapeutico, la storia è altrettanto straordinaria.
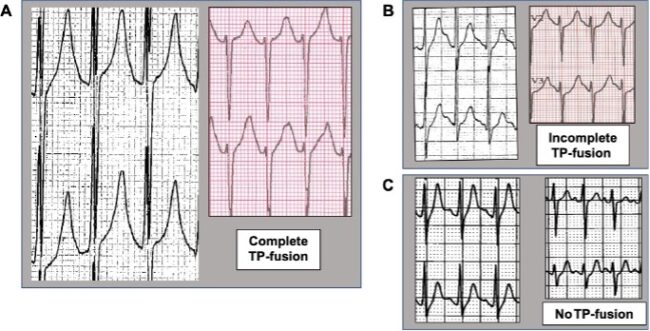
Portatori di mutazioni note (KCNQ1, KCNH2, SCN5A), valutati sempre prima dell’inizio della terapia; e 310 atleti sani, sottoposti a test da sforzo per l’idoneità agonistica, in oltre metà dei quali era stato eseguito, con un’altra finalità di ricerca, anche il test genetico, risultato negativo. Per l’analisi elettrocardiografica furono adottati criteri rigorosi: si considerarono solo le derivazioni precordiali V2–V6, meno soggette ad artefatti; la TP-fusion fu definita «completa» solo se la T inglobava totalmente la P successiva; i casi dubbi o di fusione parziale vennero eliminati (Figura 3). Lo studio multicentrico ha prodotto risultati chiari e, in alcuni casi, sorprendenti. La fusione completa tra onda T e onda P – definita secondo i criteri delineati – è comparsa nell’11% del campione totale. Ma la distribuzione tra i gruppi è stata molto diversa: 22% nei pazienti con LQTS, 2% negli atleti sani (Figura 3). Un dato che, da solo, suggerisce una correlazione forte e specifica con la malattia. I pazienti che presentavano TP-fusion avevano alcuni tratti comuni: erano in prevalenza giovani maschi; raggiungevano frequenze cardiache più alte durante lo sforzo; mostravano un QTc più lungo sia al picco dell’esercizio che nella fase di recupero.
Ma il dato più sorprendente riguarda il QTc basale: oltre la metà dei pazienti con TP-fusion aveva un QTc <460 ms, un terzo addirittura <440 ms. In altre parole, senza la comparsa di questo segno al test, questi ragazzi sarebbero passati inosservati. La TP-fusion non compare in tutti i pazienti LQTS (sensibilità del 22%). Ma se compare, è quasi sempre LQTS (specificità 98%). Il messaggio è chiaro: se un giovane presenta TP-fusion al picco dello sforzo, la probabilità che sia portatore di LQTS è altissima.
È un segno di grandissima onestà e autorità intellettuale, un insegnamento che deve arrivare non solo ai giovani ricercatori, ma anche a tutti coloro che si occupano di questi temi Prima di tutto: rispetto delle persone
Negli anni diversi segni elettrocardiografici sono stati proposti come caratteristici della LQTS: QTc prolungato a riposo, criterio diagnostico fondamentale ma non sempre presente; alternanza macroscopica dell’onda T, rara ma fortemente correlata al rischio aritmico; onde T «notched», tipiche soprattutto del sottotipo LQT2. La TP-fusion si aggiunge a questo elenco. In altre parole, può diventare un segno clinico di grande utilità pratica. Il valore di questa osservazione sta nella sua immediata traslazione alla pratica clinica. Nei grandi centri di riferimento, dotati di genetica e di competenze specifiche, la diagnosi di LQTS difficilmente viene persa.
Ma la realtà più comune è un’altra: il medico dello sport che visita un ragazzo per l’idoneità agonistica, il cardiologo ambulatoriale che esegue un test da sforzo per palpitazioni. In questi contesti, se il QTc basale è normale, la probabilità di trascurare la diagnosi è molto alta. La TP-fusion diventa, di conseguenza, un segno prezioso: un campanello d’allarme immediato, che deve indurre a non fermarsi e a proseguire con indagini più approfondite. Per chi avesse voglia di leggere l’articolo, emergerebbe un messaggio ancora più profondo. I grandi maestri, coloro che hanno tracciato la strada lungo la quale tanti altri hanno potuto operare, sanno riconoscere quando nasce un’idea e hanno l’autorevolezza intellettuale di attribuirla a chi l’ha avuta, senza cedere alla tentazione del «furto» scientifico. In questo lavoro è andata proprio così: Peter J. Schwartz, nell’introduzione e poi nella discussione, ha esplicitamente riconosciuto e attribuito l’intuizione alla nostra équipe. È un segno di grandissima onestà e autorità intellettuale, un insegnamento che deve arrivare non solo ai giovani ricercatori, ma anche a tutti coloro che si occupano di questi temi. Prima di tutto: rispetto delle persone.♥
Come da un Holter letto nel 2017 sia nata una ricerca multicentrica, pubblicata da una rivista cardiologica internazionale ad alto impact factor, con possibili risvolti sulla pratica clinica, sullo screening medico e cardiologico sportivo, e non solo
Bibliografia
Da “TP-fusion at peak exercise: a novel marker for the recognition of unsuspected long QT syndrome patients” Carlo Boeri 1†, Patrizio Sarto 2†, Paolo Cerea 3, Lia Crotti 3,4, Federica Dagradi 3, Fulvio L.F. Giovenzana 3, Chiara Alberio 3, Giulia Meneguzzo 2, Daniela Lucini 1,5, Giulia Musu 3, Carla Spazzolini 3, and Peter J. Schwartz 3 *Europace 2025 Jul 1;27(7)