La raccomandazione ministeriale
Il Ministero della Salute nella Raccomandazione Ministeriale n. 13 del 2011 ha fornito agli operatori sanitari uno strumento per evitare o minimizzare il rischio d’insorgenza della caduta, definita come un “improvviso, non intenzionale, inaspettato spostamento verso il basso dalla posizione ortostatica o assisa o clinostatica. La testimonianza della caduta è basata sul ricordo del paziente e/o sulla descrizione della caduta da parte dei testimoni”. Nel Luglio 2024, il Ministero della Salute ha aggiornato la lista degli eventi sentinella portandoli a 23 ed inserendo tra questi “la morte o grave danno per caduta dei pazienti”. Cos’è un evento sentinella? E come si differenzia dall’evento avverso? EVENTO AVVERSO: trattasi di evento inatteso correlato al processo assistenziale che comporta un danno al paziente/operatore sanitario, non intenzionale e indesiderabile. EVENTO SENTINELLA: è un evento avverso di particolare gravità che comporta morte o grave danno alla persona e/o perdita di fiducia dei cittadini nei confronti del SSN e dei professionisti.
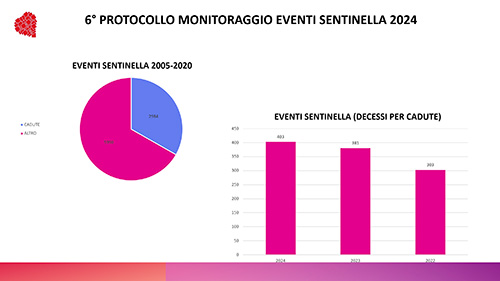
L’epidemiologia Le cadute rappresentano il più comune evento avverso nelle strutture di ricovero con un 33,25% del totale degli eventi sentinella, dato è in aumento, come si evince dalla Figura 1. È verosimile pensare che la dimensione del problema sia sottostimata, per la presenza di alcuni elementi che condizionano il concetto di Invisibilità dell’evento (Figura 2):
- Pseudo-normalizzazione del rischio: la caduta viene talvolta interpretata come una conseguenza “normale” dell’età avanzata, della fragilità o della degenza.
- Invisibilità clinica e documentale: molte cadute, soprattutto quelle “minori”, non vengono segnalate, contribuendo a una sottostima epidemiologica.
- Frammentazione della responsabilità: la gestione del rischio di caduta coinvolge più figure professionali: medici, infermieri, fisioterapisti, OSS. In assenza di una chiara responsabilità condivisa, la caduta diventa un evento “di nessuno”.
- Focus clinico orientato alla patologia principale: in un contesto ospedaliero ad alta intensità, come una UOC di Cardiologia-UTIC, l’attenzione clinica è spesso focalizzata sulla patologia acuta o sull’intervento terapeutico ed il rischio “caduta” può passare in secondo piano.
- Barriere culturali e comunicative: la caduta può essere vissuta dal paziente come un fallimento personale, e dal professionista come una “macchia” sull’assistenza, inducendolo a non segnalarla.
Le conseguenze
Si ritiene che la prevenzione delle cadute in ospedale sia una procedura di pertinenza infermieristica, ma di fatto coinvolge tutto il personale medico e di comparto dell’U.O. Le conseguenze della caduta del paziente ospedalizzato possono essere fisiche (fratture, traumi cranici), psicologiche (ansia, depressione, fobia di cadere) e funzionali (perdita di autonomia, riduzione della qualità della vita). Le cadute aumentano la durata della degenza e, di conseguenza, il rischio di infezioni, i costi sanitari e il rischio di mortalità, specialmente negli anziani fragili, incidendo negativamente sullo sviluppo di declino cognitivo e demenza. La caduta in ospedale può configurarsi come evento, nella maggior parte dei casi, potenzialmente evitabile perché prevedibile. Se non adeguatamente documentata e gestita, può dar luogo a:
- Contenziosi medico-legali
- Richieste di risarcimento
- Ispezioni e audit esterni
- Obblighi di segnalazione agli organi competenti.
Fattori che possono influenzare e facilitare l’evento
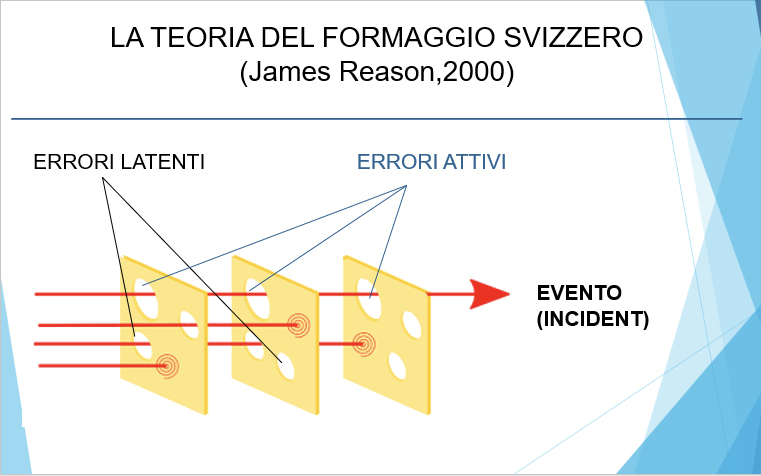
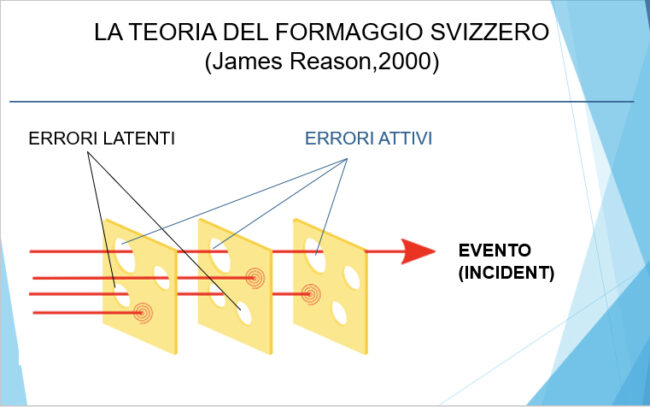
Un modello che ben si presta alla comprensione dell’evento caduta è quello della “Teoria del formaggio svizzero” di James Reason, pubblicata circa 20 anni fa ed illustrata nella Figura 3. Ogni fetta rappresenta una barriera di difesa o un controllo di sicurezza e i buchi in ogni fetta rappresentano le debolezze. L’evento si realizza se c’è un allineamento tra errori latenti, ovvero presenti nel sistema, ed errori attivi, ovvero posti in essere dal personale sanitario a diretto contatto con il paziente, con comportamenti sia di tipo omissivo che commissivo; qualunque azione che consenta di individuare e correggere un errore di qualunque genere è in grado di individuare il pericolo ed evitare l’evento. La “cultura della sicurezza” deve superare la “cultura della colpa”, e quindi il silenzio; esiste un complicato intreccio tra responsabilità organizzativa, responsabilità professionale e inosservanza delle norme di prevenzione: il tutto può essere interpretato come negligenza.
Valutazione dei fattori estrinseci ed intrinseci al paziente
I fattori estrinseci rappresentano la totalità degli interventi tecnici cosiddetti di sicurezza richiesti dal Coordinatore e dal Direttore di UOC, attraverso una check-list dei rischi ambientali dedicata; nella ASL Bari, ad esempio, viene inviata trimestralmente alla Direzione Medica di Presidio e all’Area Tecnica una scheda indicante lo stato di efficienza dei letti, dei pavimenti dei vari presidi di assistenza, ecc. La valutazione dei fattori intrinseci al paziente viene eseguita dal personale infermieristico in fase di accettazione o comunque entro 24 ore dal ricovero, con rivalutazione a 72 ore o in ogni momento in cui la situazione lo richieda (ad es. caduta del pz, alterazione del suo stato psichico o significativa variazione della terapia). Esistono varie scale di prevenzione cadute in ambito sanitario (Schmid, Conley, STRATIFY…), le quali differiscono per specificità (pazienti geriatrici vs. acuti), complessità (numero di item, rapidità di compilazione), indicatori (es. stato mentale, farmacologia, deambulazione) e soglie di rischio, ma l’obiettivo comune è quello di stratificare il pericolo per implementare interventi mirati, variando da semplici misure di base (basso rischio) a interventi intensivi (alto rischio). In sintesi, la scelta della scala dipende dal contesto (reparto acuti, lungodegenza, comunità) e dall’obiettivo (screening rapido, valutazione approfondita), ma tutte condividono l’obiettivo di personalizzare la prevenzione. Nella nostra realtà di Unità Operativa per acuti utilizziamo la Scala di Conley, che ben si presta allo scopo per brevità, rapidità e riproducibilità in qualunque momento il setting assistenziale lo richieda; è formata da sei item con relativo punteggio. Le prime tre domande vengono poste al paziente o al caregiver, nel caso in cui esso non sia oggettivamente in grado di rispondere; le ultime tre domande, invece, si basano sulla capacità osservazionale dell’infermiere. Ad ogni quesito si attribuisce un punteggio da 0 (risposta negativa) a 3 (risposta positiva); se il punteggio totale della Scala di Conley è maggiore o uguale a 2, è opportuno definire e documentare in Cartella Clinica, Elettronica o Cartacea che sia, il Piano di Assistenza Infermieristica dedicato ed una valutazione integrata più accurata del rischio caduta; da quest’analisi può derivare, ad esempio, la necessità di ricorrere a contenzione fisica o sedazione farmacologica, delle quali si omette in questo scritto trattazione, meritando analisi autonoma e più approfondita.
Cosa fare quando si verifica l’evento
La caduta del paziente è certamente vissuta inizialmente dal personale sanitario in servizio come un evento che desta preoccupazione ed ansia; è fondamentale la collaborazione e la cooperazione tra personale infermieristico e medico presente al momento dell’evento nell’accertare tempestivamente modalità, conseguenze sullo stato di integrità psico-fisica dell’ammalato e nel predisporre le opportune indagini strumentali. Si ribadisce la necessità di riportare il tutto, sia da parte del personale del comparto che del personale medico, in Cartella Clinica e comunicare al paziente ed ai familiari l’accaduto in maniera tempestiva, obiettiva ed esaustiva; gli errori di comunicazione sono certamente la base di molti contenziosi medico-legali tra degente/famiglia del paziente e UOC/ASL di pertinenza. L’evento caduta va segnalato all’UO Rischio Clinico ed alla Direzione Medica della propria ASL con apposita scheda compilata da parte del personale preferibilmente presente al momento della caduta; la scheda di “Incident Reporting” è un processo di raccolta strutturata, anonima di segnalazioni su eventi indesiderati, la cui analisi consente di promuovere la cultura della sicurezza e di migliorare i processi in modo continuo. L’UO Rischio Clinico della ASL nel caso di evento sentinella (ad es. frattura di femore dopo caduta dal letto) provvederà ad inoltrare segnalazione alla Piattaforma SIMES del Ministero della Salute. Si ribadisce che la segnalazione alle strutture preposte può essere eseguita a posteriori da chiunque venga a conoscenza dell’accaduto, rendendo invece opportuna la diretta segnalazione dei presenti all’accaduto.
L’audit Clinico
Alla fase di segnalazione dell’evento deve necessariamente seguire la fase dell’apprendimento attraverso l’Audit Clinico, che, come da indicazioni del Dipartimento Qualità del Ministero della Salute, rappresenta una “metodologia di analisi strutturata e sistematica per migliorare la qualità dei servizi sanitari, applicata dai professionisti attraverso il confronto sistematico con criteri espliciti dell’assistenza prestata”. È evidente come l’Audit Clinico non vada inteso come ricerca e punizione del colpevole (“name and blame”) ma come un momento di identificazione di un eventuale errore, al fine di evitare il ripetersi dello stesso (“name and learn”). L’Audit Clinico, che ha caratteristiche di obbligatorietà, coinvolge in prima istanza i presenti all’accaduto e, in caso di evento sentinella, configura il cosiddetto SEA (Significant Event Audit), le cui fasi sono:
- Fase 1: consapevolezza di un evento significativo
- Fase 2: raccolta di informazioni
- Fase 3: incontro del team
- Fase 4: analisi dell’evento significativo
- Fase 5: programmazione, realizzazione e monitoraggio del cambiamento
- Fase 6: documentazione dell’audit
- Fase 7: condivisione del processo e delle conoscenze con tutto il personale della UOC.
In conclusione, la riduzione del rischio caduta dei pazienti degenti in Ospedale è un indicatore della qualità assistenziale che richiede il rispetto di tutte le fasi della procedura, dall’identificazione dei fattori predisponenti estrinseci ed intrinseci, alla messa in atto di un Piano di Assistenza Infermieristica individualizzato e dinamico nel tempo, all’analisi di eventuali errori, alla messa in atto di azioni correttive.♥
Bibliografia
- Ministero della Salute nella Raccomandazione Ministeriale n. 13, Novembre 2011
- Protocollo di monitoraggio degli eventi sentinella – 6° rapporto” 2021 Ministero della Salute
- Protocollo per il monitoraggio degli Eventi Sentinella – Ministero della Salute aggiornamento Luglio 2024
- La “Teoria del Formaggio Svizzero”, James Reason in Managing the Risks of Organizational Accidents
- L’Audit Clinico, Ministero della Salute-Dipartimento della qualità.., Maggio 2011