L’impegno dell’Area Malattie del Circolo Polmonare: “una rete per l’EP” parte dalla Lombardia!
Non poteva aprirsi meglio il biennio 2026-2027, iniziato con due donne al timone: la neo Chairperson dell’Area Malattie del Circolo Polmonare (MCP) ANMCO Laura Scelsi e la Presidente ANMCO Regione Lombardia Anna Maria Iorio, che hanno mostrato una “leadership al femminile” nell’affrontare i temi “Embolia Polmonare e CTEPH” organizzando il 21 gennaio 2026 all’Hotel Ritz di Milano un incontro dal titolo “la Malattia Polmonare Tromboembolica, dalla gestione della fase acuta alle sindromi post emboliche” (Figura 1).
Nella giornata una prima parte è stata dedicata alla gestione della fase acuta della Embolia Polmonare (EP) dalla stratificazione del rischio alle opzioni terapeutiche; una seconda alle complicanze della EP, alternando casi clinici con televoto e relazioni frontali con ampio spazio affidato alla discussione tra esperti. La Dott.ssa Maddalena Lettino ha ricordato che la EP è la terza causa di morte cardiovascolare dopo IMA e stroke e quinta causa di morte in generale con un’incidenza di circa 68.000 casi/anno in Italia, che riconosce tra i fattori di rischio minori anche quelli cardiovascolari; dopo l’intervento della Dott.ssa Elena Gualini, la Dott.ssa Caterina De Carlini ha sottolineato come la trombolisi sistemica, first line therapy per la EP ad alto rischio, sia non indicata dalle linee guida (LLGG) nel rischio intermedio alto se non in fase rescue; la Dott.ssa Claudia Colombo ha rilevato l’importanza della fenotipizzazione del rischio intermedio alto, in particolare nell’individuare quell’8-10% di pazienti che può manifestare deterioramento clinico; il Dott. Marco Zuin ha sottolineato come, ad oggi, la EP sia stratificata sulla base di parametri statici e rilievi puntiformi (PESI, TNI, BNP, RVD) nonostante un 10% possa andare incontro a “worsening”, esprimendo la dinamicità della patologia in parte rappresentata dalla definizione di “shock normoteso” e di come la variazione della funzione diastolica del ventricolo destro possa esserne espressione.
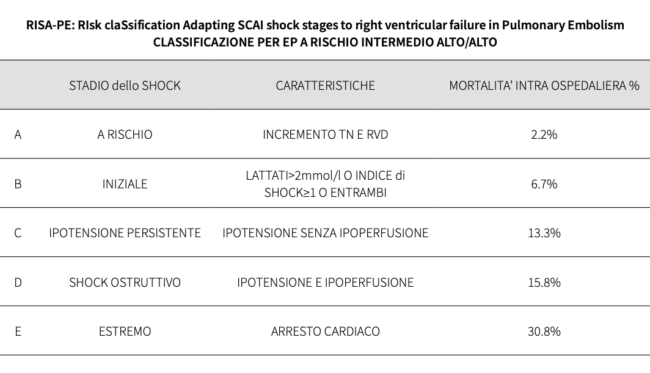
La Dott.ssa Alice Sacco ha affermato che tali pazienti sono classe A-B secondo il sistema classificativo RISA-PE, adattamento del sistema SCAI alla EP, da ciò deriva che l’EP possa essere considerata una patologia tempo dipendente. Da un punto di vista clinico, il Dott. Giacomo Giovanni Boccuzzi ha illustrato le possibilità di approccio interventistico percutaneo con dispositivi trans-catetere di diversa forma e funzione, la scelta dei quali, non può che avvenire all’interno di gruppi multidisciplinari o “PERT team” il cui ruolo è stato descritto dalla Dott.ssa Battistina Castiglioni.
Il Dott. Lorenzo Cianfanelli ha affrontato l’argomento della EP complicata da arresto refrattario. Durante una tavola rotonda si è cercato di traslare la pratica clinica condivisa in organizzazione sanitaria, rispondendo al quesito se sia possibile organizzare una rete per patologia anche per la EP.
La Dott.ssa Scelsi, dopo l’intervento della Dott.ssa Chiara Forgione, ha affrontato il tema del follow up della EP, in cui non è ancora ben definito da chi e come debba essere effettuata la presa in carico del paziente; il Dott. Claudio Picariello ha riportato il modello di follow up strutturato presso l’ospedale di Rovigo; i Dottori Emilio Bassi e Claudia Baratto hanno illustrato l’importanza, in questa fase, della diagnostica per immagini. Il tema della CTEPH, introdotto dalla Dott.ssa Stefania Falcone, è stato affrontato dal Prof. Andrea Maria D’Armini, dalla Dott.ssa Luciana D’Angelo e dal Dott. Nicola Cionfoli. Molti sono i punti emersi su cui non vi è uniformità di vedute, per citarne alcuni: è possibile creare una rete tempo dipendente per la EP come per IMA e stroke? Che tipo di rete? Come stratificare al meglio il paziente a rischio intermedio alto? Quale il “paziente tipo” per la terapia interventistica? Quale metodica scegliere per quale paziente? Quale il timing di utilizzo? Quale la soglia di rischio tollerabile? La terapia interventistica è superiore o meno alla terapia anticoagulante nei pazienti a rischio intermedio-alto/alto? Quale è il ruolo dell’ECMO e delle procedure di supporto meccanico?
Ad oggi le LLGG ESC 2019 indicano con grado di evidenza IIaC l’uso delle metodiche interventistiche in caso di deterioramento nel rischio intermedio alto o in caso di fallimento/controindicazione alla terapia trombolitica nel rischio alto. Sebbene i risultati dei trials ULTIMA, SEATTLE II, OPTALYSE PE, FLARE, FLAME, EXTRACT PE, FLASH Registry abbiano dato un notevole impulso all’utilizzo delle metodiche nel rischio alto e nell’intermedio-alto, mancano ancora risultati di studi prospettici di confronto fra metodiche che potranno venire dagli studi PEERLESS I e II, HI PEITHO.
Sul territorio nazionale emerge ampia eterogeneità di accesso alle metodiche, di expertise per specialità e di utilizzo delle stesse. La sensazione è che l’introduzione dell’innovazione nella pratica clinica possa avvenire prima della dimostrazione incontrovertibile della superiorità o non inferiorità delle tecniche interventistiche rispetto all’utilizzo della terapia farmacologica e prima della definizione emodinamica della tipologia di paziente cui applicarle. La posta in gioco è elevatissima: prestare la cura appropriata al paziente con EP su tutto il territorio nazionale. È una scommessa che l’Area Malattie del Circolo Polmonare ha già raccolto: su “Cardiologia negli Ospedali” nel 2016 furono chiamati alle armi quanti si occupavano di EP in Italia per la introduzione delle metodiche interventistiche nei pazienti a rischio alto e intermedio alto. Nello stesso anno l’Area Malattie del Circolo Polmonare propose una survey da cui emerse che, in un anno, nei centri intervistati furono fatte solo 56 procedure. Nel 2024 le procedure sono state 500, sicuramente più che nel 2016 ma ancora poche, probabilmente, in relazione alle reali potenziali indicazioni. Si tratta tuttavia di attendere i risultati di studi clinici, metanalisi e un imprimatur da parte delle LLGG internazionali. Volendo paragonare ciò che è accaduto per l’IMA, si ricorda che dalla introduzione della PTCA (1977) come metodica interventistica alla adozione della stessa come first line therapy (anni 2000) sono trascorsi più di 20 anni.

L’argomento è stato oggetto di una conferenza stampa dal titolo “dalla diagnosi alle politiche sanitarie: un impegno comune contro la embolia polmonare” svoltasi in senato il 3 febbraio 2026 su indicazione della senatrice Elena Murelli che ha coinvolto i rappresentanti delle società scientifiche SIMEU, SIMI, ANMCO, FADOI, GISE radiologia interventistica etc. L’intento è quello di costituire percorsi di presa in carico del paziente con EP guidati da appropriatezza e tempestività all’interno di reti interdipendenti, caratterizzate da collaborazione multidisciplinare ed inserire la EP nel Piano Nazionale Cardiovascolare. L’Area Malattie del Circolo Polmonare ANMCO ha l’obbligo di seguire, insieme alle istituzioni, questa trasformazione, di guidarla dal punto di vista della formazione dei cardiologi italiani, della collaborazione con le branche specialistiche coinvolte.
Si deve considerare che la terapia interventistica coinvolge cardiologi e radiologi interventisti e non è che una parte della gestione del paziente con EP, che prevede la caratterizzazione del paziente con le sue comorbilità. Queste possono influire sul ventricolo destro nella fase acuta; la necessità di un follow up deve tener conto della gestione delle comorbilità, della individuazione delle cause di EP e del rischio di CTEPH. Inoltre circa il 30-40% delle EP sono a basso rischio e anche in questo settore dovrà essere fatta la rivoluzione copernicana della gestione domiciliare. Ma la vera rivoluzione sarà nel considerare il paziente con EP in maniera unitaria sul versante arterioso e venoso e tener presente la prevenzione cardiovascolare primaria e secondaria su entrambi i versanti. All’Area Malattie del Circolo Polmonare ANMCO spetta il compito di formare sulla natura della malattia tromboembolica venosa come infiammatoria cronica recidivante. Questo richiede un approccio interdisciplinare in ogni momento della sua presentazione dall’esordio, alla scelta della terapia della fase acuta al follow up.
Buon lavoro, quindi, a tutti NOI! ♥